Перед следующим пациентом для колоноскопии эндоскоп дезинфицируется с помощью специальных растворов, которые уничтожают все бактерии и вирусы. Это необходимо для предотвращения возможного заражения пациента инфекциями.
Далее в статье мы рассмотрим основные этапы дезинфекции эндоскопа, какие средства используются для этой процедуры, и почему правильная дезинфекция играет ключевую роль в обеспечении безопасности пациента. Также мы расскажем о том, какие могут быть последствия неправильной дезинфекции и как избежать ошибок при обработке медицинского инструмента.
- Эндоскоп подвергается предварительной очистке в специальном растворе для удаления остатков тканей, крови и других загрязнений, которые могут содержать патогенные микроорганизмы.
- После очистки эндоскоп помещается в аппарат для автоматической дезинфекции, где происходит обработка специальным дезинфицирующим раствором.
- Дезинфекционный процесс проводится в соответствии с рекомендациями производителя оборудования и стандартами безопасности в медицинских учреждениях.
- После завершения дезинфекции эндоскоп тщательно промывается чистой водой для удаления остатков дезинфицирующего раствора.
- Очищенный и дезинфицированный эндоскоп затем проверяется на наличие видимых дефектов и готовится к использованию для следующего пациента.
Как проводится исследование кишечника при помощи эндоскопа?
Эндоскопия кишечника – это метод осмотра поверхности внутренней оболочки кишечника с целью выявления различных изменений и опасных для здоровья патологий при помощи специального гибкого инструмента, состоящего из камеры и шланга. Технологии сегодня позволяют проводить несколько видов исследования:
- Колоноскопия – осмотр толстого кишечника, проводится через прямую кишку, существуют модели с различным диаметром, до полуметра в длину;
- Фиброколоноскопия – тоже осмотр толстого кишечника, но с помощью более тонкого шланга;
- Ректосигмоидоскопия – осмотровое исследование прямой кишки и нижнего отдела толстого кишечника.
Эндоскопическое исследование считается очень точным и эффективным, оно безопасно и не вызывает побочных эффектов.
- Тонкокишечная капсульная эндоскопия — это метод исследования тонкой кишки, при котором пациент глотает специальную капсулу с камерой, которая делает снимки в процессе передвижения по кишечнику. Информация передается по датчику, а капсула выводится естественным путем;
- Эзофагогастродуоденоскопия — метод исследования пищевода, начальных отделов тонкого кишечника и желудка, при котором вводится трубка через рот;
- Ректороманоскопия — метод исследования прямой кишки, при котором вводится аппарат в прямую кишку.
Проведение эндоскопии у пациента не вызывает серьезного дискомфорта, и важно, что побочные эффекты полностью исключаются.
Особенности эндоскопического исследования
Если другие методы диагностики не помогают определить причину заболевания, то врач может назначить диагностику кишечника с использованием данного оборудования. Эта процедура проводится в специально оборудованном кабинете, где доступны все необходимые приспособления.
Для проведения исследования вводится специальное приспособление через анальное отверстие, после чего на экран передается изображение при помощи миниатюрной камеры, которая установлена на эндоскопе. Это дает возможность обнаружить патологии даже на ранней стадии их развития, включая незначительные изменения, которые могут быть причиной заболевания.
Этот метод исследования биологического материала имеет ценное преимущество в получении максимально точной информации о состоянии органов и процессах, происходящих в организме. Кроме того, его часто сочетают с забором материала для дальнейших исследований.
Для дезинфекции эндоскопа перед следующим пациентом для колоноскопии используются специальные процедуры, цель которых – уничтожение всех возможных патогенных микроорганизмов и предотвращение заражения пациента инфекционными заболеваниями.
Первым этапом дезинфекции эндоскопа является очистка от видимых загрязнений. Для этого эндоскоп промывается и очищается специальными растворами или жидкостями, чтобы удалить все остатки тканей и биологических жидкостей.
После очистки эндоскоп подвергается дезинфекции. Для этого используются специальные дезинфицирующие растворы, которые могут быть антисептическими или стерилизующими. Эндоскоп окунаяется в дезинфицирующий раствор и выдерживается в нем определенное время в соответствии с инструкцией производителя.
После дезинфекции эндоскоп тщательно промывается дистиллированной водой, чтобы удалить остатки дезинфицирующего раствора. Это важный шаг, чтобы избежать попадания химических веществ в организм пациента во время процедуры.
Подготовка пациента к проведению колоноскопии
Цель данной процедуры — подготовить пациента к осмотру слизистой оболочки толстого кишечника. Ее рекомендуют пройти по назначению врача, однако, существуют противопоказания: наличие кишечного кровотечения и трещин заднего прохода.
Для проведения процедуры потребуется следующее оборудование: колоноскоп, все необходимые принадлежности для проведения очистительных клизм, газоотводная трубка, ромашковый настой, активированный уголь, 50 мл касторового масла, полотенце и специальные трусы.
У пациента могут возникнуть следующие проблемы: негативное отношение к процедуре, страх и эмоциональный дискомфорт, стеснительность.
Для обеспечения безопасности окружающей среды при выполнении медицинских манипуляций следует выполнить следующую последовательность действий:
- Необходимо проинформировать пациента о предстоящей процедуре и рассказать о ее перечне действий. Психологическую подготовку пациента следует проводить непосредственно перед процедурой.
- За три дня до медицинской процедуры необходимо назначить диету, которая исключает использование бобовых, черного хлеба, капусты и молока. В качестве альтернативы можно предложить бесшлаковую диету № 4.
- Для уменьшения метеоризма необходимо советовать пациенту принимать настой ромашки или активированный уголь дважды в день. Также при необходимости можно поставить газоотводную трубку на 1 час накануне процедуры.
- В день накануне исследования в интервале времени с 12:00 до 14:00 рекомендуется предложить пациенту выпить 50 мл касторового масла.
- В последний день до процедуры пациент может завтракать, обедать и ужинать, однако это следует делать не позднее 19:00.
- В 20 и 21 час необходимо поставить пациенту очистительные клизмы.
- В день исследования, утром перед процедурой, следует поставить у пациента еще две очистительные клизмы с перерывом в 1 час. Последнюю клизму необходимо поставить не позднее, чем за 2 часа до начала процедуры.
8. Данное исследование необходимо проходить натощак. 9. Сопроводите пациента в кабинет эндоскопии при условии предоставления его медицинской карты и полотенца. 10. Обеспечьте пациента специальными трусами. 11.
Во время проведения исследования пациенту необходимо принять положение локтевой опоры на коленях. ПРИМЕЧАНИЕ: · При хроническом запоре пациента перед колоноскопией рекомендуется применять сифонные клизмы. · За полчаса до проведения исследования, в зависимости от назначения врача, может назначаться предварительная медикация.
ПОДГОТОВКА ПАЦИЕНТА К РЕКТОРОМАНОСКОПИИ Цель: — Безопасно подготовить пациента к осмотру слизистой оболочки прямой и сигмовидной кишки. Показания: — Исследование назначается врачом. Помогает выявить воспалительные процессы, геморрой, новообразования, а Взять мазки, соскобы и провести биопсию. Противопоказания: 1. Кровотечение из кишечника. 2. Трещины заднего прохода.
Оснащение: 1. Жесткий ректоскоп.
2. Для проведения очистительной клизмы необходимы: специальный комплект, полотенце и трусы. У пациента могут возникнуть проблемы в виде негативного отношения, страха, эмоционального дискомфорта и стеснительности.
3. Для безопасной манипуляции необходимо выполнить следующие шаги: первоначально информировать пациента о предстоящей процедуре и подготовить его психологически.
- Провести пробу на индивидуальную чувствительность к йодсодержащему контрастному препарату за 1-2 дня до исследования. Оценить была ли у пациента непереносимость йодсодержащих препаратов в прошлом. Если наблюдались признаки, то проведение пробы противопоказано.
- Процедура пробы проводится медсестрой только в присутствии врача. Ее суть заключается в медленном введении 1-2 мл контрастного препарата, разбавленного в 10 мл изотонического раствора хлорида натрия, с последующим наблюдением за пациентом в течение дня. Если у пациента появляются гиперемия, болезненность, отек в месте введения препарата, насморк, слезотечение, чихание, кожный зуд, повышение температуры, тошнота и рвота, это является противопоказанием к исследованию.
5. Если нет противопоказаний, то за 30 минут до исследования медсестра, в присутствии врача, медленно вводит контрастный препарат внутривенно пациенту, находящемуся в горизонтальном положении. Препарат должен быть подогрет на водяной бане до 37 градусов.
6. Накануне вечером и за 2-3 часа до исследования пациенту необходимо сделать очистительные клизмы.
7. Чтобы увеличить концентрацию контрастного вещества в почках и мочевыводящих путях, перед исследованием второй половине дня пациенту следует ограничить потребление жидкости до 1 литра.
8. Вечером перед исследованием, не позднее 19.00, стоит предложить пациенту легкий ужин.
9. Пациенту нужно предупредить, что исследование будет проводиться на натощак.
10. Следует напомнить пациенту о необходимости сходить в туалет перед исследованием.
11. В рентгенологический кабинет необходимо проводить пациента, имеющего историю болезни.
1. Для лечения метеоризма назначают по 1 таблетке карболена 4 раза в день.
ПОДГОТОВКА ПАЦИЕНТА К ОБЗОРНОЙ РЕНТГЕНОГРАФИИ ПОЧЕК
Цель: использование всех возможных методов для подготовки пациента к исследованию
Показания: это назначение врача.
Противопоказания: как их выявлять – это задача врача, который проводит обследование.
1. Для проведения очистительной клизмы требуется специальное оборудование.
2. Карболен, активированный уголь — это метод исследования.
Существуют возможные проблемы, с которыми может столкнуться пациент:
1. Отрицательное восприятие исследования.
Для обеспечения безопасности окружающей среды и максимального комфорта пациента следует выполнить следующие действия:
1. Известить пациента о предстоящей процедуре.
2. Исключить из рациона продукты, которые могут вызвать газообразование (свежие овощи, фрукты, черный хлеб, молоко, изделия из гороха, фасоли, богатую углеводами пищу) за три дня до процедуры.
3. Принять карболен, активированный уголь по назначению врача.
4. Предложить легкий ужин не позднее 19.00 вечера накануне процедуры.
5. Две очистительные клизмы нужно сделать пациенту вечером накануне процедуры в 20.00 и 21.00.
6. Утром в день процедуры нужно сделать очистительную клизму за два часа до процедуры.
7. Предупредите пациента, что исследование нужно проходить натощак.
8. Уведомите пациента о необходимости похода в туалет перед исследованием.
9. Сопроводите пациента в рентгенологический кабинет и возьмите с собой историю болезни.
ПОДГОТОВКА ПАЦИЕНТА К ЦИСТОСКОПИИ
Цель: — Обеспечить готовность пациента к исследованию.
Показания: — Назначение лечащего врача.
Противопоказания: — Раскрываются в процессе исследования.
2. Отведайте теплую, кипяченую воду.
4. Предоставьте салфетку для подмывания пациента.
Возможные трудности, с которыми может столкнуться пациент:
1. Отрицательное отношение к процедуре.
2. Недостаточное умение самообслуживания.
Последовательность действий медицинского персонала с обеспечением сохранности окружающей среды:
1. Уведомите пациента об ожидаемой процедуре и деталях ее осуществления.
2. Получите согласие пациента и подготовьте его психологически.
Перед проведением исследования необходимо попросить пациента осуществить тщательное очищение и опорожнение мочевого пузыря. Также, в некоторых случаях, по рекомендации врача может потребоваться промывание пузыря перед исследованием.
При проведении фракционного желудочного зондирования с парентеральным раздражителем необходимо собрать желудочный сок для изучения активности выделительных функций желудка. Это исследование может быть предписано при заболеваниях желудка, таких как хронический гастрит или язвенная болезнь, а также по назначению врача. Однако, стоит обратить внимание на наличие желудочного кровотечения, тяжелых сердечных патологий, бронхиальной астмы, затрудненного и болезненного глотания, а также нарушения носового дыхания, которые могут быть противопоказанием к проведению данной процедуры.
1. Для проведения исследования желудочного сока используется стерильный тонкий желудочный зонд с боковыми отверстиями на слепом конце и отметками каждые 10 см. В настоящее время применяют одноразовый эластичный желудочный зонд.
2. Для сбора образцов желудочного сока необходимо подготовить 9 чистых баночек с этикетками.
3. Для извлечения желудочного содержимого применяется стерильный шприц вместимостью 20 мл.
4. Для введения раздражителя используется стерильный шприц вместимостью 2,0 мл.
5. В качестве раздражителя используются гистамин 0,1% или пентагастрин 0,025%.
6. Для проведения исследования требуется использовать перчатки, полотенце и лоток, а также направление на обследование.
| Для обследования желудочного содержимого необходимо предоставить порцию №_________ от пациента _______________(ФИО) с отделения № _____, палата № _____, на дату _______________ в клиническую лабораторию. Подпись медицинского работника ____________ |
Список возможных проблем пациента:
- Возможный эффект рвоты при введении зонда.
- Опасения перед процедурой.
- Отказ от процедуры без весомой причины.
- Возможность удушья при введении зонда.
Как обеспечить безопасность во время введения зонда:
1. Предоставить информацию пациенту о предстоящей процедуре:
· В предыдущий день ужин должен быть легким, не позднее чем в 19.00.
· На день процедуры необходимо воздержаться от еды, напитков, сигарет и лекарств, а также не чистить зубы.
- Помочь пациенту сесть правильно: спинка стула должна быть опорой, голова должна быть наклонена вперед.
- Вымыть руки и надеть перчатки.
- Положить полотенце на шею и грудь пациента, а при наличии съемных протезов их снять.
- Определить расстояние, на которое пациент будет глотать зонд:
· Расстояние равно росту больного в сантиметрах минус 100 или
· Для определения расстояния от резцов до пупка пациента необходимо добавить ширину ладони к измерению от резцов до пупка.
- Достать зонд из упаковки при помощи стерильного пинцета.
- Попросить пациента открыть рот.
- Намочить слепой конец зонда в кипяченой воде.
- Поставить конец зонда на корень языка пациента и попросить его делать глотательные движения, дышать глубоко через нос.
- Вставить зонд до нужной метки (каждые 10 см маркированы на зонде).
Для получения материала для исследования выполняйте следующие действия:
11. Используйте 20, 0 шприц для получения одной порции желудочного сока натощак.
12. Извлекайте 4 порции желудочного сока (нестимулированную или базальную секрецию) каждые 15 минут в течение часа.
- Для процедуры ввода гистамина необходимо приготовить раствор 0,1% с расчетом 0,1 мл на каждые 10 кг веса пациента. Важно предупредить пациента о возможных побочных эффектах, таких как покраснение кожи, головокружение и тошнота. В случае использования пентагастрин, следуйте инструкции.
- Через 15 минут извлеките еще 4 порции желудочного сока для стимулированной секреции в течение 1 часа.
- Отправьте жидкость в клиническую лабораторию, используя направление.
- Перед использованием инструментов и перчаток тщательно их дезинфицируйте.
- Для более комфортного введения зонда, рекомендуется заморозить его упаковку за 1,5-2 часа до исследования.
- В случае, если пациент начнет кашлять, задыхаться или станет бледным во время введения зонда, это может означать, что он попал в дыхательное горло. Немедленно остановите процедуру и аккуратно выньте зонд, только во время глотательных движений.
- Для дезинфекции зонда необходимо полностью погрузить его в раствор хлорамина 3% на 60 минут, или виркона 2% на 10 минут, или аламинола 5% на 60 минут, или лизоформина -3000 2% на 15 минут, или хлордезина 0,5% на 30 минут. После этого следует промыть зонд под проточной водой, провести предстерилизационную очистку и стерилизовать.
· Для проведения беззондового исследования используется метод «Ацидотест». Этот метод основан на обнаружении красителя в моче, который образуется в желудке при взаимодействии ионообменной смолы (желтое драже), принятой внутрь, со свободной хлористоводородной кислотой. В качестве энтерального раздражителя используют кофеин.
Полученный цвет мочи определяется по цветовой шкале в лаборатории. Накануне и в день исследования необходимо воздержаться от приема лекарственных препаратов и продуктов, окрашивающих мочу. Исследование проводится утром натощак не ранее, чем через 8 часов после еды.
1. Передача информации пациенту:
2. Для проведения исследования необходимо опустошить мочевой пузырь натощак утром (учитывать не нужно).
3. Сразу же после этого нужно принять две таблетки кофеина.
4. Через час нужно опустошить мочевой пузырь в контрольную емкость с соответствующей надписью.
5. После этого нужно принять три желтые драже, запивая их небольшим количеством воды.
6. Через полтора часа нужно опустошить мочевой пузырь в опытную емкость с надписью.
7. Обе емкости с результатами и направлением следует доставить в лабораторию.
Приемы № 80: "ДУОДЕНАЛЬНОЕ ЗОНДИРОВАНИЕ".
Цель: проведение диагностического и лечебного исследования желчи, уменьшение застойных явлений в желчных путях, введение лекарственных препаратов непосредственно в патологический очаг.
Показания:
- Заболевания желчного пузыря.
- Заболевания желчевыводящих протоков.
- Заболевания поджелудочной железы.
- Заболевания 12-перстной кишки.
- Желчно-каменная болезнь.
Существуют противопоказания к использованию дуоденального зонда:
- Желудочное кровотечение;
- Опухоли;
- Бронхиальная астма;
- Тяжелая сердечная патология.
- Острый холецистит.
- Обострение язвенной болезни желудка и 12-перстной кишки.
- Затрудненное и болезненное глотание.
- Сужение пищевода.
- Нарушение носового дыхания.
Для процедуры необходимо оборудование, включающее в себя:
- Стерильный дуоденальный зонд с металлической оливой на конце, имеющий несколько отверстий. Олива необходима для улучшения проходимости через привратник. На зонде находятся отметки каждые 10 см, важными из которых являются:
- 40-50 см — соответствует входному отделу желудка
- Длина зонда 70см соответствует месту выхода из желудка;
- Длина зонда 90см соответствует входу в двенадцатиперстную кишку.
Возможными проблемами при проведении манипуляции являются:
- Появление рвотных позывов при введении зонда;
- Страх перед вмешательством;
- Необоснованный отказ от процедуры.
Последовательность действий при выполнении манипуляции с обеспечением безопасности окружающей среды:
- Информирование пациента о предстоящей процедуре:
- В день процедуры необходимо исключить продукты, вызывающие метеоризм и принимать лекарства;
- Необходимо воздержаться от еды, питья, курения и чистки зубов;
- При необходимости допускается использование грелки на область правого подреберья и стакана очень сладкого чая;
- Корректное положение пациента: сидя на стуле, опираясь на его спинку и наклонив голову вперед.
- Перед началом процедуры необходимо вымыть руки и надеть перчатки.
- На шею и грудь пациента следует положить полотенце, а при наличии съемных протезов их нужно снять.
- Для определения расстояния, на которое пациент будет глотать зонд, можно использовать следующие параметры:
• Рост пациента в сантиметрах, умноженный на 100
• Расстояние от резцов до пупка плюс ширина ладони пациента
- Зонд нужно доставить стерильным пинцетом и взять его в правую руку, а левой рукой поддерживать свободный конец.
- Предложите пациенту открыть рот.
- Слепой конец зонда нужно смочить в теплой кипяченой воде.
- Положите оливу на корень языка пациента и попросите делать глотательные движения с глубоким дыханием через нос. При каждом глотательном движении зонд будет продвигаться в желудок.
- Продвигайте зонд до нужной отметки (40-50см).
- Необходимо проверить, где находится зонд, подсоединив к нему шприц: если в ходе аспирации в шприце появляется мутноватая, жёлтая жидкость — значит олива находится в желудке; если этого не происходит — следует приподнять зонд и предложить пациенту снова попытаться проглотить его.
- Если зонд уже находится в желудке, нужно предложить пациенту медленно двигаться по комнате в течение 15-20 минут, постепенно заглатывая зонд до метки 7 (70 см).
- Когда зонд достигнет метки 7, пациента нужно уложить на кушетку на правый бок, подложив грелку под правое подреберье и валик под область таза для упрощения прохождения оливы в двенадцатиперстную кишку и раскрытия сфинктеров.
- Затем пациент должен очень медленно проглотить зонд до метки 9 (90 см) в течение 20-60 минут. Внешний конец зонда должен быть опущен в пробирку. Штатив с пробирками нужно разместить ниже кушетки у изголовья больного.
В процессе перехода оливы из желудка в 12-перстную кишку, в пробирку начинает поступать порция «А» – дуоденальная желчь, которая имеет золотисто-желтый оттенок. Эта жидкость является смесью желудочного сока, выделениями 12-перстной кишки и секретами поджелудочной железы, которые также поступают в кишечник. После сбора данной порции в пробирку «А», можно получить от 15 до 40мл (2-3 пробирки) дуоденальной желчи в течение 20-30 минут. В случае, если жидкость не поступает в пробирку, следует проверить положение зонда, запустив в него воздух через шприц и изучив область эпигастральной зоны фонендоскопом: отсутствие каких-либо звуковых проявлений при введении воздуха свидетельствует о нахождении зонда в 12-перстной кишке, в то время как характерные булькающие звуки говорят о том, что зонд все еще находится в желудке.
Для получения порции "В" из пузырной желчи необходимо пропустить 40 мл теплого раздражителя через зонд, используя шприц объемом 20,0мл. Раздражитель может быть 40% глюкозой, 33% сернокислой магнезией или растительным маслом и призван вызвать сокращение желчного пузыря для открытия сфинктера ОДДИ.
- Затем зажмите зонд и подождите 5-7 минут, после чего развяжите и опустите наружный конец зонда в другую пробирку. С густой темно-оливкового цвета желчью, поступающей из желчного пузыря, можно собирать порцию "В" в пробирке с таким названием. Этот процесс займет около 20-30 минут и может привести к получению 30-60 мл желчи (4-6 пробирок). После сбора порции "В" начнет поступать прозрачная, янтарно-золотисто-желтого цвета желчь из желчных протоков печени, которую можно собирать в пробирке с названием "С". Продолжительность получения порции "С" также составит 20-30 минут, а количество полученной желчи составит 15-20 мл (1-2 пробирки).
- Используя медленное движение, извлеките зонд.
- Разместите зонд в лотке.
- После извлечения перчаток, тщательно вымойте руки.
- Отправьте зонд в клиническую лабораторию с направлением.
Заметьте:
· Доктор рекомендует пациенту в течение 2-3 дней до процедуры исключить из своего рациона продукты, вызывающие газообразование. Он также назначает НО-ШПУ в дозировке 1 таблетки 3 раза в день и 2 столовых ложки меда на ночь (если это безопасно).
· После введения материала "C" через зонд можно вводить лекарства.
· Слюна, выделенная во время процедуры, должна быть выкинута в салфетку.
· Если в материале появилась кровь, процедуру зондирования следует немедленно прервать.
· Для дезинфекции зонда необходимо полностью погрузить его в раствор хлорамина 3% на 60 минут, либо вирикона 2% на 10 минут, или аламинола 5% на 60 минут, либо лизоформина-3000 2% на 15 минут, либо хлордезина 0,5% на 30 минут. После этого следует промыть зонд под проточной водой, провести предстерилизационную очистку и стерилизацию.
Рекомендуем добавить данную статью в закладки (CTRL+D) и поделиться ей с друзьями:
Подготовка к кишечной колоноскопии
Для успешной процедуры колоноскопии необходимо провести этап подготовки к кишечнику, включающий в себя очищение его специальными препаратами, состоящими из сбалансированного электролитного раствора.
Популярные препараты для очищения кишечника
Для осуществления клинической диагностики используются различные препараты для очищения кишечника. Наиболее распространены:
- Препараты Фортранс и Эндофальк действуют, блокируя всасывание веществ в кишечнике, что способствует быстрому движению содержимого ЖКТ и выпуску жидкого стула. Они содержат электролиты солей, поэтому сохраняется водно-солевой баланс и не возникает обезвоживание;
- Лавакол и Флит Фосфо-сода действуют, замедляя процесс вывода воды из кишечника, что увеличивает объем каловых масс и делает их мягче, увеличивает перистальтику и способствует быстрому опорожнению.
Кроме того, часто применяют такие лекарства, как Мовипреп, Д-Форжект, Фордрайв и другие.
Схема приема Фортранса для подготовки к колоноскопии
Существует два варианта:
Вечерняя подготовка одним этапом (в случае, если колоноскопия назначена на утро (08:00 — 11:00))
В день накануне колоноскопии:
- Завтрак – в соответствии со списком разрешенных продуктов и жидкостей
- На обед допустимы только прозрачные жидкости из списка разрешенных продуктов.
- В период с 17:00 до 20:00 необходимо выпить от 3 до 4 литров приготовленного раствора Фортранс (для пациента весом менее 70 кг – 3 литра), разбавляя каждый пакет порошка в 1 литре воды и постепенно выпивая его (примерно 1 литр за час).
- Раствор можно улучшить, добавив половинку лимона или апельсина для лучшего вкуса.
Накануне колоноскопии нужно провести двухэтапную подготовку, если исследование запланировано на дневное время (с 11:00 до 15:00).
На день накануне колоноскопии следует:
- Соблюдать список разрешенных продуктов и жидкостей на завтрак.
- На обед допустимы только прозрачные жидкости из списка разрешенных продуктов.
- В промежуток времени с 17:00 до 20:00 необходимо выпить 3 литра раствора Фортранс (для пациентов с весом менее 70 кг — 2 литра), каждый пакет раствора нужно развести в 1 литре воды, а затем медленно выпивать в течение часа (примерно 1 литр в час).
- С 06:00 до 07:00 нужно выпить 1 литр приготовленного раствора Фортранс.
- Рекомендуется добавить в раствор половину лимона или апельсина для улучшения вкуса.
План подготовки к проведению колоноскопии с помощью Мовипрепа
Существует 3 варианта подготовки, выбор определяется временем начала исследования.
Одноэтапная вечерняя схема (если исследование запланировано на утро, 08:00 — 10:00):
В день до колонскопии:
- Завтрак — в соответствии со списком допустимых продуктов и жидкостей.
- Обед и ужин — только прозрачные жидкости.
- С 19:00 до 20:00 – необходимо принять первый литр раствора препарата Мовипреп
- С 20:00 до 20:30 – рекомендуется выпить пол-литра разрешенной жидкости
- С 21:00 до 22:00 – необходимо принять второй литр раствора Мовипреп
- С 22:00 до 22:30 – рекомендуется выпить пол-литра разрешенной жидкости
Если колоноскопия назначена на обеденное время (с 10:00 до 14:00), то общая схема двухэтапного приема препарата будет следующая:
В день накануне колоноскопии:
- Для завтрака и обеда следует выбирать продукты и жидкости, разрешенные при процедуре
- Ужин должен состоять только из разрешенных прозрачных жидкостей!
- С 20:00 до 21:00 – необходимо принять первый литр раствора Мовипреп
- С 21:00 до 21:30 – рекомендуется выпить пол-литра разрешенной жидкости
- С 06:00 до 07:00 – необходимо принять второй литр раствора препарата Мовипреп
- С 07:00 до 07:30 – рекомендуется выпить пол-литра разрешенной жидкости
Для подготовки к колоноскопии в одноэтапном режиме применяется утренняя схема приема, если манипуляция назначена после обеда или вечером (14:00 — 19:00).
В день накануне процедуры необходимо следовать списку разрешенных продуктов и жидкостей на завтрак, обед и легкий ужин. С утра допускаются только прозрачные жидкости.
- В 08:00 — 09:00 следует принять первый литр раствора Мовипреп.
- Между 09:00 — 09:30 можно выпить 500 мл разрешенной жидкости.
- В 10:00 — 11:00 необходимо принять второй литр раствора Мовипреп.
- Между 11:00 — 11:30 можно выпить еще 500 мл разрешенной жидкости.
Схема подготовки к колоноскопии Лаваколом
Режим приема препарата Лавакол подбирается индивидуально, с учетом потребностей больного. Существует несколько возможных схем подготовки:
Режим одноэтапного применения
День перед процедурой:
Вечером накануне процедуры (например, в 18:00):
- Вылить содержимое одного флакона лекарства в приложенный мерный стакан и развести водой до метки объемом 0,5 л.
- Пациент должен выпить микстуру в течение двух часов и дополнительно выпить два стакана воды или прозрачной жидкости (около 1 л).
- Через два часа после начала приема первой дозы, необходимо повторить эту процедуру с другим флаконом лекарства.
Таким образом, для режима двухэтапного применения необходимо выпить две микстуры и обильное количество жидкости за два часа.
Перед процедурой, вечером накануне (в примерно 18:00) следует следовать указанным инструкциям:
- Для приема препарата необходимо вылить содержимое одного флакона в прилагаемый мерный стакан и развести его водой до метки
- После этого пациенту следует выпить полученный раствор в течение следующих двух часов, а также дополнительно выпить два мерных стакана воды или любой другой прозрачной жидкости
В день процедуры утром в промежутке между 05:00 и 06:00 необходимо повторить указанные действия в соответствии с инструкцией, которую следует соблюдать на вечер накануне процедуры:
- Необходимо вылить содержимое второго флакона препарата в мерный стакан, приложенный к нему, и развести его водой до метки
- После этого пациент должен выпить полученный раствор в течение последующих двух часов, а также дополнительно выпить два мерных стакана воды или любой другой прозрачной жидкости
Прием пеногасителей
Для уменьшения образования пены в кишечнике, улучшения видимости слизистой оболочки и с целью уменьшения дискомфорта после обследования, врач может назначить лекарственное средство в виде суспензии «Эспумизан-L» или аналоги (например, «Боботик», «Куплатон»).
Для применения препарата, пациент должен выпить содержимое одного флакона (30 мл) вместе с последней порцией очистительного раствора или воды за 3-4 часа до начала процедуры. Препарат, совместно с раствором, проходит через все отделы пищеварительной системы и дополнительно очищает слизистую от сообщений, желчи и других отходов, благодаря чему врач может хорошо изучить структуру кишечника, а пациент после обследования может почувствовать менее выраженные и кратковременные ощущения метеоризма.
Применение клизмы
Ранее перед манипуляцией проводили несколько очистительных клизм объемом более 1,5 литра вечером и утром в день процедуры. В настоящее время преимущество отдается электролитным препаратам, которые менее вредны и не повреждают слизистую оболочку кишечника.
Как подготовиться к манипуляции с наркозом и без? Есть ли различия?
Основное различие заключается в продолжительности «голодного» промежутка перед исследованием. Если манипуляция проводится с использованием наркоза, то нужно отказаться от еды (не менее 8 часов до начала процедуры) и питья (не менее 4 часов до колоноскопии). Вам нужно сдать клинический анализ крови, пройти ЭКГ и получить консультации у терапевта и анестезиолога.

Отправьте свой вопрос к нашим специалистам
Врачи-эндоскописты готовы ответить на все ваши вопросы в сфере здоровья
Задать вопрос
Одним из распространенных заблуждений является то, что эндоскопы могут быть полностью дезинфицированы с помощью простого протирания их спиртом или мыльным раствором. В реальности для дезинфекции эндоскопов требуется более сложный и тщательный процесс, включающий в себя специальные химические растворы и высокотемпературную стерилизацию.
Другим распространенным заблуждением является то, что эндоскопы могут быть дезинфицированы путем простого прокипячивания. В действительности использование только кипячения недостаточно эффективно для уничтожения всех патогенных микроорганизмов, которые могут присутствовать на эндоскопе после использования.
Также существует мнение, что время дезинфекции эндоскопов перед следующим пациентом для колоноскопии не имеет значения и их можно использовать сразу после очистки. Однако правильное время дезинфекции также играет важную роль в уничтожении бактерий и вирусов, поэтому необходимо соблюдать рекомендации производителя по времени обработки.
Итак, для обеспечения безопасности пациентов необходимо соблюдать все рекомендации по дезинфекции эндоскопов перед следующим их использованием. Только правильный и комплексный подход к процессу дезинфекции сможет гарантировать отсутствие инфекционных рисков при проведении колоноскопий.
Полезные советы для подготовки к Колоноскопии
Колоноскопия – это высокоэффективный способ выявления заболеваний толстого кишечника. Однако, для того чтобы процедура была максимально информативной, необходимо правильно подготовиться к ее проведению. В противном случае, результаты исследования могут быть недостаточно точными или неявными.
Если вы хотите узнать, что нужно взять с собой на колоноскопию, то вам следует помнить о нескольких важных моментах:
• Полный комплект медицинских документов: предыдущие анализы, исследования и результаты, диагностические изображения и многое другое должны быть в наличии;
Если у человека имеются сопутствующие заболевания, необходимо получить результаты исследований.
Людям пожилого возраста желательно иметь с собой совсем недавно сделанную электрокардиограмму.
Обязательно наденьте носки, чтобы избежать замерзания ног во время процедуры.
Если пациент не успел опорожниться полностью, лучше иметь с собой туалетную бумагу или набор влажных салфеток.
Необходимость наличия этих предметов связана с особенностями подготовки к колоноскопии, которая требует полной очистки кишечника. За день до процедуры возможно проведение нескольких клизм, чтобы полностью очистить кишечник. В случае противопоказаний к клизмам, эффективными альтернативами являются лекарства, такие как фортранс, дюфалак, флит и другие, которые также обеспечивают полное очищение кишечной полости.
Если пациент обращается в медицинский центр для проведения колоноскопии, то ему предоставят одноразовую простыню, бахилы и стерильные носки на приеме, а также туалетную бумагу на месте. Поэтому главное, что нужно захватить с собой — всю необходимую медицинскую документацию.
Как проходит процедура колоноскопии
Перед проведением процедуры пациент ложится на кушетку и сгибает ноги, после чего врач вводит гибкий зонд с видеоаппаратурой в задний проход и медленно продвигает его вдоль кишечника. При этом все увиденное отображается на экране монитора для анализа специалистом.
Процесс продвижения зонда осуществляется до тех пор, пока не будет пройден весь кишечник. При обнаружении чего-либо интересного, врач делает снимки для более детального изучения.
Если проведение колоноскопии не сопровождается осложнениями, то процедура может быть выполнена за 15 минут. Если же врач сталкивается с трудным случаем, то ее продолжительность может достигать часа. Важно, что специалист должен тщательно исследовать все патологические изменения в кишечнике и если возникнут подозрения, взять пробы для дальнейшего гистологического исследования.
Какой категории пациентов и в какой клинике рекомендуется проходить колоноскопию?
Мы обеспечиваем полный комплекс услуг для пациентов, проходящих колоноскопию в нашем медицинском центре в Москве. Для процедуры вам понадобятся только личные вещи. Если вы планируете прохождение исследования в поликлинике, вам следует уточнить у медицинского персонала, какие предметы лучше всего взять с собой.
Колоноскопия — это очень популярная процедура, которую проводят регулярно и с большим опытом наши врачи. Это исследование рекомендуется для:
- пациентов с полипозом кишечника;
- пациентов, у которых обнаружена опухоль, которая может указывать на онкологическое заболевание, а также пациентам с диагнозом рака;
- пациентов с неспецифическим язвенным колитом или болезнью Крона.
Кроме того, процедура колоноскопии необходима в профилактических целях.
Виртуальная колоноскопия проводится для:
-лиц, старше 50 лет;
-пациентов с хроническими заболеваниями кишечника;
-пациентов с запущенным геморроем;
-пациентов с анальными трещинами;
-пациентов, страдающих частыми поносами или запорами;
-пациентов, беспокоящихся о постоянных болях в животе;
-пациентов, у которых ранее выявлялись доброкачественные или злокачественные опухоли;
-контроля лечения и мониторинга отсутствия рецидивов;
-при наличии неблагоприятной наследственности.
- Подготовка к проведению виртуальной колоноскопии
- Подготовка к проведению гастроскопии и колоноскопии
- Подготовка к проведению колоноскопии кишечника
- Специальная диета перед проведением колоноскопии
- Подготовка пациента к проведению колоноскопии
- Меры подготовки перед проведением колоноскопии
- Проведение процедуры колоноскопии
- Особенности проктологической диагностики. Колоноскопия в современной медицине
Средства для оздоровления анального региона
Когда в области заднего прохода возникают раздражения кожи, часто появляется неприятный зуд. Наличие этого симптома может указывать на наличие разных проблем с здоровьем, включая…
Стоимость виртуальной колоноскопии в Москве
Для выявления множества заболеваний органов кишечника в Москве применяется метод виртуальной колоноскопии, который обеспечивает…
Колоноскопия и ректоскопия
В настоящее время многие проктологи отмечают увеличение количества пациентов, страдающих различными заболеваниями…
Какие противопоказания для проведения видеоколоноскопии?
- Острые воспалительные заболевания брюшной полости, такие как перитонит и другие;
- Выраженная спаечная болезнь;
- Гипертонический криз;
- Выраженная дыхательная недостаточность;
- Декомпенсированная сердечная недостаточность и острый инфаркт миокарда;
- Острое нарушение мозгового кровообращения;
- Аневризмы крупных сосудов, такие как аорты, каротидных синусов, сердца;
- Тяжелые формы неспецифического язвенного колита и болезни Крона;
- Серьезные психические отклонения.
Какие относительные противопоказания для проведения видеоколоноскопии?
- Острые воспалительные заболевания анальной и прианальной области, включая трещины, обострение геморроя, тромбоз геморроидальных узлов, парапроктит и другие, не могут быть проигнорированы.
- Первые 14 суток после операции на толстой кишке и резекции желудка являются критическим периодом и требуют особого внимания.
Подготовка к проведению видеоколоноскопии
Первостепенной задачей при подготовке к проведению видеоколоноскопии является положительное настроение. Это очень важный момент, зависящий от вашего спокойства и позитивного отношения к процедуре.
Необходимо тщательно очистить толстый кишечник от содержимого, чтобы успешно провести видеоколоноскопию.
Бесшлаковая диета для успешной очистки организма
Второй этап подготовки к исследованию — соблюдение особой диеты, которая является обязательным условием для эффективной очистки независимо от препарата, используемого для процедуры. Данный этап необходимо начать не позднее, чем за три дня до проведения исследования.
Бесшлаковая диета предполагает отказ от пищи, богатой клетчаткой, а также продуктов, способных вызывать брожение в кишечнике:
- Не следует употреблять свежие овощи, грибы, зелень и корнеплоды; запрещено употреблять капусту любого рода.
- Не рекомендуется употреблять свежие фрукты и ягоды.
- Не стоит есть орехи и семечки.
- Не следует употреблять бобовые: фасоль, горох, сою и другие.
- Из рациона необходимо исключить грубые крупы: кукурузную, ячневую, пшеничную, перловую, овсяную, а также коричневый рис и пшено.
- Ржаной, отрубной хлеб и зерновой хлеб следует ограничить в рационе за день до процедуры, а белый хлеб и сдобу исключить полностью.
- Ни в коем случае нельзя есть жаренные блюда с корочкой.
- Не рекомендуется употреблять консервы, копчения или маринады.
- Избегайте слишком острых и соленых блюд.
- Квас, пиво и вино не рекомендуется употреблять.
- Жирные и жилистые продукты, такие как сало, мясо и колбаса, следует исключить из рациона.
- Варенье, компоты и соки с мякотью также не желательно употреблять.
- Лучше не употреблять молоко.
Рекомендуется употреблять легко перевариваемую пищу:
- Отварные и протертые овощи можно употреблять только в первый день диеты за 3 дня до процедуры.
- За 2 суток до колоноскопии можно добавить в меню очищенное, отваренное и протертое яблоко, персик, половинку банана, немного дыни.
- Рекомендуется употреблять сыр, творог, кефир, белый хлеб и сухари.
- Лучше употреблять нежирные сорта мяса, рыбу и яйца.
- Рекомендуется пить все прозрачные жидкости, такие как бульоны без овощей, соки без мякоти, чай, кофе и минеральную воду без газа.
Приблизительное меню на день при подготовке к колоноскопии:
- На завтрак предлагаем паровые или запеченные сырники с чайной ложкой меда и чашкой зеленого чая.
- Обед состоит из некрепкого мясного бульона, белого шлифованного риса, парового рыбного филе и клюквенного морса.
- Для полдника подойдут бездрожжевое печенье или сушка без добавок в сочетании с чаем.
- Ужин представляет собой нежирный творог и стакан кефира или ряженки минимальной жирности.
Для избежания запора перед исследованием рекомендуется принимать слабительные средства (например, Форлакс или Трансулоза) начиная минимум за 3 дня до процедуры.
В период подготовки кишечника к исследованию полезно ходить, делать круговые движения корпуса и легкий массаж передней брюшной стенки.
На третьем этапе используются специальные препараты, такие как Фортранс, Мовипреп, Колокит или Эзиклен.
За 24 часа до исследования рекомендуется придерживаться «питьевой» диеты, абсолютно не употреблять твердую пищу.
Вам разрешено употреблять прозрачные жидкости в неограниченном количестве, такие как чай, кофе, минеральная вода, ненаваристые бульоны и соки без мякоти.
Исследование следует проводить натощак.
В настоящее время подготовка к видеоколоноскопии с помощью очистительных клизм не является эффективной. Рекомендуется использовать специальные препараты, такие как Фортранс, Мовипреп, Колокит или Эзиклен, для очищения толстого кишечника. Ваш лечащий врач определит, какой препарат является наиболее подходящим в вашем случае.
Диета за 2-3 дня до исследования
Разрешено употреблять:
- "Яйца, сыр, сметана, сливочное масло, йогурт и кисломолочные продукты без добавок и наполнителей"
- "Мясо, птица и рыба нежирных сортов, приготовленные в отварном, паровом или тушеном виде"
- "Сахар и мед, не в сотах"
- Допустимы легкие жидкости: вода, чай (без молока или немолочных сливок), не газированные легкие напитки, светлые фруктовые соки (без мякоти, не красные и не фиолетовые), бульоны или процеженные от твердых ингредиентов супы.
Допустимые продукты и жидкости не должны содержать мелкие косточки, зерна, семена, отруби, включения фруктов, ягод и т.д.
Запрещено:
- Все изделия из хлеба, муки и макаронных изделий
- Овощи, включая картофель, зелень, грибы, морскую капусту
- Крупы, каши, бобовые, злаки, орехи, семечки, кунжут, мак, зерна, отруби и другие семена, специи
- Жесткое мясо с хрящами, сосиски, колбасы, консервы, морепродукты
- Фрукты, ягоды, в том числе сухофрукты, варенье, джем, мармелад, желе
- Чипсы, гамбургеры, шоколад
- Список запрещенных для употребления продуктов: алкоголь, газированные напитки, кофе, компот, кисель, молоко.
- Все остальные пищевые продукты и напитки нельзя употреблять во время приема препаратов: «Лавакол», «Эзиклен», «Мовипреп» или «Пикопреп».
Рекомендации по подготовке к приему препаратов «Лавакол», «Эзиклен», «Мовипреп» или «Пикопреп»

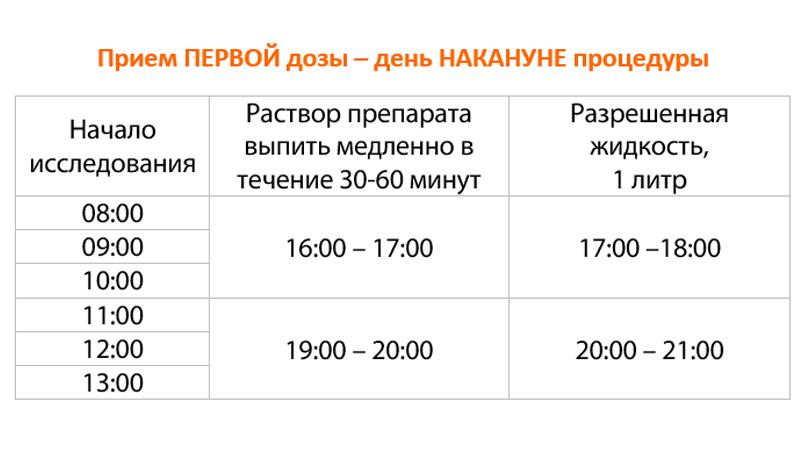
При переназначении колоноскопии в ПЕРВУЮ половину дня (до 13:00), потребуется использовать Схему ДВУХЭТАПНОГО приема препарата.
Ректороманоскопия: особенности и применение
Ректороманоскопия — это метод обследования прямой и сигмовидной кишки, проводящийся с помощью эндоскопа ректосигмоскопа или колоноскопа, который вводится через анальное отверстие.
Процедура показана:
- при наличии регулярных болевых ощущений в заднем проходе и в нижней части живота;
- при наличии кровяных и слизистых выделений из анального отверстия;
- при смене запоров и поносов;
- при хронических заболеваниях прямой и сигмовидной кишки.
Ректороманоскопия также используется в профилактических целях для предотвращения развития серьезных заболеваний, а также перед операциями на прямой кишке. Благодаря этому исследованию можно выявить многочисленные воспалительные процессы и опухоли даже на самых ранних стадиях.
Однако, существуют противопоказания к проведению ректороманоскопии, включая:
- Острые воспаления в области заднего прохода могут быть вызваны парапроктитом или тромбозом геморроидальных узлов.
- Массивные опухоли в области анального отверстия.
- Механические, химические и термальные повреждения прямой кишки могут спровоцировать воспалительную реакцию.
Часто задают вопрос о различиях между ректороманоскопией и колоноскопией, и насколько одна процедура менее болезненна, чем другая. Однозначно ответить на этот вопрос невозможно, так как цель каждой процедуры различается.
Ректороманоскопия исследует два отдела толстой кишки, что даёт меньшую площадь и меньший дискомфорт, но и меньше информации. В то же время, колоноскопия исследует всю толстую кишку, что обеспечивает большую возможность обзора состояния кишки изнутри, но может быть болезненной. Она всегда проводится под наркозом или с помощью обезболивающих средств, так как тубус вводится глубже и является более информативной.
Необходимо провести подготовку, схожую с той, которую проводят перед колоноскопией (см. ниже).
КОЛОНОСКОПИЯ (фиброколоноскопия, видеоколоноскопия)
Метод колоноскопии является наилучшим и наиболее точным для выявления изменений на слизистой оболочке толстого кишечника. Путем использования эндоскопа в виде видеоколоноскопа, в почти 100% случаев можно определить истинный характер патологического процесса. С помощью гибкого длинного зонда, встроенного видеочипа и передачи цветного изображения на монитор, легко возможно представить измененную область слизистой оболочки, рассмотреть ее детально и оценить ее состояние. При необходимости можно взять кусочек ткани для гистологического исследования (биопсия) и оценить состояние образцов. Исследование проводится только по медицинским показаниям, определенным лечащим врачом или консультантом.
ОПРЕДЕЛЕНИЕ ПОКАЗАНИЙ:
- Обнаружение признаков воспалительных изменений, дивертикулов и полипов
- Подозрение на опухоль в толстой кишке
- Диагностика без наличия жалоб для скрининга
- Использование в качестве предоперационной подготовки
- Наблюдение в динамике после консервативного или оперативного лечения
ПОДГОТОВКА К ИССЛЕДОВАНИЮ:
Колоноскопия является основным методом диагностики толстой кишки. Как подчеркивают ведущие эндоскописты, "подготовка к кишечнику играет ключевую роль в исследовании толстой кишки вместе с методикой введения эндоскопа и осмотром самого органа". Только с хорошей подготовкой кишечника к исследованию можно оперативно выявить мельчайшие изменения слизистой оболочки и поставить диагноз на ранней стадии, что способствует полному излечению от самых опасных болезней.
Памятка с инструкциями для подготовки выдаётся в регистратуре при записи на исследование. Для чистки толстой кишки за 2-3 дня до процедуры назначается бесшлаковая диета, исключающая растительную пищу, богатую клетчаткой, и пищу, плохо перевариваемую. Можно употреблять рафинированные продукты, которые хорошо перевариваются, и нежирные белковые продукты, а также прозрачные жидкости в неограниченном количестве, например, бульоны, соки без мякоти, чай или кисель без добавок.
Современным методом очистки является принятие одного из препаратов, например, "Мовипреп", который поставляется в упаковках по 2 пакета. Каждый пакет разводят в 1 литре питьевой воды и выпивают по 1 стакану раствора за 15 минут отдельными глотками. За 1 час нужно выпить 1 литр раствора и перед каждым литром нужно выпить 500 мл жидкости из списка, указанного в инструкции.
2. Для приёма Эзиклена необходимо вылить содержимое первого флакона в мерный стакан и долить воды до метки в 500 мл. Напиток нужно выпить за 30-60 минут, после чего нужно выпить два мерных стакана воды или другой прозрачной жидкости в течение одного часа. То же самое нужно повторить со вторым флаконом. Важно внимательно прочитать инструкцию!
3. Для использования Колокита следует начать со взятия 4 таблеток каждые 15 минут, запивая 250 мл любой прозрачной жидкости на выбор. В итоге нужно принять 20 таблеток за один час. Затем необходимо принять 12 таблеток в течение 30 минут. Перед использованием необходимо внимательно ознакомиться с инструкцией!
4. Для использования Фортранса рассчитывается один пакет на 20 кг веса пациента, но не более 4-х пакетов. В упаковке содержится 4 пакета, каждый из которых нужно растворить в 1 литре питьевой воды. Напиток следует выпивать по одному стакану в течение 15 минут, делая отдельные глотки. За один час нужно выпить 1 литр раствора. Можно добавить лимон или апельсин для улучшения вкуса.
Важно ознакомиться с инструкцией в упаковке.
Важно помнить, что обязательные лекарства – гормональные, для снижения давления, для сердца и другие – не должны быть отменены перед колоноскопией. Только препараты железа необходимо отменить за 3-4 дня до исследования. Если у вас хронический запор или если вы проходили ирригоскопию, то для успешной процедуры необходимо начать бесшлаковую диету за 5 дней до исследования.
Не забудьте взять с собой простыню, амбулаторную карту (с выписками и заключением ирригоскопии, если вы ее проходили), а также направление со статистическим талоном.
Средняя продолжительность исследования составляет около 30 минут. Однако она может занимать больше времени в зависимости от нескольких факторов, таких как качество подготовки толстой кишки, анатомические особенности органа, ранее перенесенные операции и индивидуальная непереносимость процедуры. Время может быть увеличено дополнительными диагностическими или лечебными процедурами.
Начало колоноскопии происходит, когда пациент находится в положении лежа на левом боку. В ходе исследования возможно изменение положения тела, включая поворот на спину или на правый бок.
Аппарат проходит через анальное отверстие в прямую кишку, после чего происходит проникновение в ободочную и слепую. Во время исследования в кишечный просвет вводится воздух, что позволяет расправить складки и убедиться в четкой видимости стенок, слизистой оболочки, сосудистых сетей и других элементов рельефа толстой кишки. Осмотр толстой кишки происходит как при введении, так и при извлечении аппарата. Некоторые пациенты могут испытывать дискомфорт во время процедуры. Это может быть вызвано перемежающимися факторами: к примеру, операциями на брюшной полости и наличием спаечного процесса, анатомическими особенностями кишки со «стремительными» поворотами и дополнительными петлями, а также удлинением органа (долихосигма, долихоколон).
В диагностическом центре предлагается несколько вариантов обезболивания для проведения колоноскопии, чтобы исследование прошло максимально комфортно и безболезненно. Вы можете выбрать внутримышечную инъекцию препарата для уменьшения боли или внутривенное обезболивание. Обратившись в регистратуру, Вы можете получить дополнительную информацию о применяемых методах обезболивания при записи на исследование в рамках ОМС, ДМС, ПМУ.
При проведении эндоскопического исследования всегда существует риск возникновения осложнений, хотя они достаточно редки. Это инвазивный процедура, жизнь которой связана с возможным появлением следующих усложнений:
- Травматическое повреждение стенок кишки, которое может стать причиной задержки ремонта и инфекции.
- Возможно возникновение разрыва дивертикула при дивертикулезе, как во время исследования, так и при подготовке к нему.
- Может произойти кровотечение.
- Со стороны сердечно-сосудистой системы могут наблюдаться такие признаки, как учащенное сердцебиение, пониженное или повышенное артериальное давление, одышка, онемение рук и головокружение.
- Появление вздутия живота и отрыжки воздухом.
- Заворот аппарата с ретроградным внедрением его в стенку органа.
Если возникнут какие-либо из этих осложнений, может потребоваться госпитализация с проведением возможной операции.
ПОСЛЕ ОКОНЧАНИЯ ИССЛЕДОВАНИЯ:
- Некоторое время может ощущаться вздутие живота.
- Пить и принимать пищу можно через полчаса после исследования.
- После биопсии не рекомендуется заниматься физическими нагрузками в течение суток.
- В течение суток после внутривенной анестезии не рекомендуется управлять машиной или механизмами.
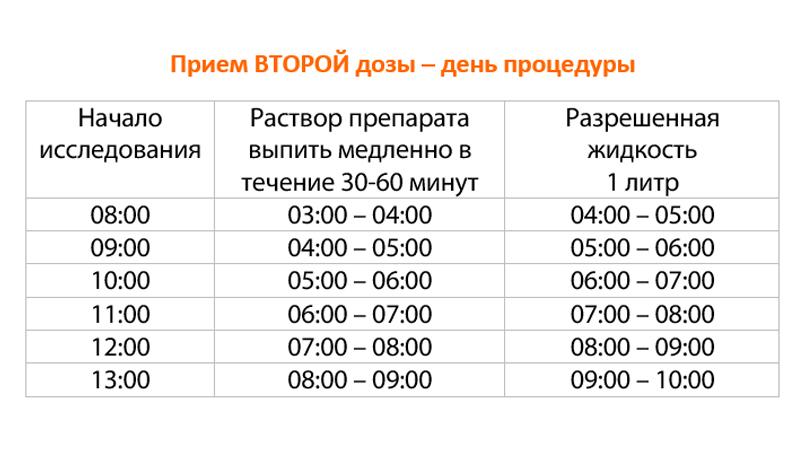
- Если в течение нескольких часов до процедуры, необходимо выпить 1 литр раствора вечером и ещё 1 литр утром.
- Если колоноскопия назначена на послеобеденное время, тогда нужно выпить 1 литр вечером и 1 литр утром, а затем ещё 1 литр за 2-3 часа до исследования.
- И, наконец, если у Вас тенденция к запорам, необходимо начать готовиться заранее. За 3 дня до колоноскопии рекомендуется следовать легкой диете и принимать один пакет Мовипреп в день. В день процедуры нужно выпить 1 литр Мовипрепа утром и 1 литр вечером.
После каждого изъятия Мовипрепа необходимо выпить 1–2 стакана воды или слабого чая.
Как правильно настроиться перед колоноскопией
Перед исследованием необходимо настроиться на позитивный результат, расслабиться и доверять специалисту. Холодные напитки, мороженое и слишком сладкая еда после процедуры могут вызвать дискомфорт. При возникновении необычных симптомов необходимо обратиться к врачу в учреждение, где проводилась процедура, в течение первых часов или дней после колоноскопии.
Если колоноскопия назначена на утреннее время (с 08:00 до 10:00), то следует использовать единую вечернюю схему приема.
В день перед колоноскопией:
- Завтрак — должен соответствовать списку разрешенных продуктов и жидкостей,
- Обед и ужин — допускаются только разрешенные прозрачные жидкости!
- С 19:00 до 20:00 следует принять первый литр раствора Мовипреп;
- С 20.00 до 20.30 — выпить 500 мл разрешенной жидкости;
- С 21:00 до 22:00 нужно принять второй литр раствора Мовипреп;
- С 22.00 до 22.30 — выпить еще 500 мл разрешенной жидкости.
Если колоноскопия назначена на обеденное время (с 10:00 до 14:00), то следует использовать двухэтапную схему приема.
В день перед колоноскопией:
- Для завтрака и легкого обеда рекомендуется соблюдать список разрешенных продуктов и жидкостей,
- Для ужина допускаются только разрешенные прозрачные жидкости!
- С 20:00 до 21:00 нужно принять первый литр раствора Мовипреп;
- Время с 21.00 до 21.30 отведено на выпивание 500 мл разрешенной жидкости.
- С 06:00 до 07:00 необходимо принять второй литр раствора Мовипреп.
- С 07.00 до 07.30 следует выпить 500 мл разрешенной жидкости.
Если колоноскопия назначена на вечер (с 14:00 до 19:00), то используется утренняя схема приема на одном этапе.
День перед колоноскопией:
Завтрак, обед и легкий ужин должны состоять из списка разрешенных продуктов и жидкостей.
- С утра только прозрачные жидкости.
- С 08.00 до 09.00 производится прием первого литра раствора Мовипреп.
- С 09.00 до 09.30 выпивается 500 мл разрешенной жидкости.
- С 10.00 до 11.00 проводится прием второго литра раствора Мовипреп.
- С 11.00 до 11.30 необходимо выпить еще 500 мл разрешенной жидкости.
Прием всех жидкостей должен быть прекращен не менее чем за 3-4 часа до начала исследования.
Как готовить раствор Мовипреп:
- Чтобы приготовить первый литр, необходимо растворить содержимое одного пакета А и одного пакета Б в небольшом количестве комнатной температуры питьевой негазированной воды до полного растворения, а затем добавить воды до объема одного литра и перемешать.
- Для приготовления второго литра следует повторить алгоритм из пункта 1, используя оставшиеся пакеты А и Б.
Процедура не очень приятная, но почти безболезненная, поскольку проводится при помощи новейшего оборудования последнего поколения. Эндоскоп имеет тонкую вводимую трубку диаметром 8 мм.
Подготовка к колоноскопии с помощью препарата "ФОРТРАНС"
Если колоноскопия запланирована на утро (с 8:00 до 11:00), необходимо произвести одноэтапную вечернюю подготовку.
День перед колоноскопией:
- Завтрак — согласно списка разрешенных продуктов и жидкостей,
- Во время подготовки к проведению колоноскопии рекомендуется употреблять только прозрачные жидкости на обед.
- От 17:00 до 20:00 пациенту необходимо выпить 4 литра раствора Фортранс (3 литра для тех, у кого вес менее 70 кг), каждый пакет растворяется в 1 литре воды и выпивается постепенно — около 1 литра в час.
- Для приятного вкуса можно добавить в раствор половинку лимона или апельсина.
При проведении колоноскопии с 11:00 до 15:00 необходимо выполнить двухэтапную подготовку.
В день накануне колоноскопии:
- На завтрак рекомендуется выбирать продукты из списка разрешенных, включая жидкости.
- На обед следует употреблять только прозрачные жидкости из разрешенных продуктов.
- От 17:00 до 20:00 нужно выпить 3 литра приготовленного раствора Фортранс, однако для пациентов, вес которых менее 70 кг, допустимо употребление только 2 литров. Для приготовления раствора каждый пакетик следует развести в 1 литре воды, а потом постепенно выпивать 1 литр в час.
- С 06:00 до 07:00 необходимо выпить 1 литр готового раствора Фортранс.
- Для улучшения вкуса можно добавить в раствор половинку лимона или апельсина.
Очистка кишечника препаратом "ЭЗИКЛЕН"
Для достижения правильной очистки кишечника нужно принять два флакона препарата Эзиклен. Перед приемом необходимо развести содержимое каждого флакона в воде. После этого пациент должен выпить полученный раствор и еще две чашки воды или другой прозрачной жидкости (примерно 1 литр) в течение следующих двух часов в соответствии с детальным описанием, указанным ниже.
Если нужно подготовиться к процедуре, режим дробного применения лекарства лучше, чем режим единовременного приема за день до процедуры. Однако, режим единовременного применения может быть альтернативным вариантом.
2 Режим двухэтапного применения
Перед процедурой:
Вечером перед процедурой (в 18:00, например), нужно сделать следующее:
- Растворить содержимое одного флакона препарата "Эзиклен" в прилагаемом мерном стакане, добавив воды до указанной метки (0,5 литра).
- В течение следующих двух часов пациент должен выпить полученный раствор и еще два мерных стакана воды или другой прозрачной жидкости (всего около 1 литра).
В утро дня процедуры (между 05:00-06:00) нужно повторить то же самое, как вечером перед процедурой.
- Пациенту следует выпить разведенный раствор препарата Эзиклен и дополнительно два мерных стакана прозрачной жидкости или воды в течение следующих двух часов (примерно 1 литр).
Необходимо закончить прием полного объема раствора Эзиклен и добавочной прозрачной жидкости или воды за 2 часа до процедуры, но не позднее чем за 4 часа.
2-й режим использования одноэтапного применения:
(применять в зависимости от индивидуальных нужд пациента)
День перед процедурой:
Вечером накануне процедуры (например, в 18:00):
- В мерный стакан следует налить содержимое одного флакона препарата Эзиклен и развести его водой до метки, что составляет 0,5 л.
- Для проведения процедуры пациенту в течение следующих двух часов необходимо выпить приготовленный раствор Эзиклена и еще два рюмочных стакана воды или другой ясной жидкости около 1 литра.
Через приблизительно 2 часа после начала приема первой дозы:
- Содержимое второго флакона препарата Эзиклен необходимо вылить в мерный стакан, который прилагается к препарату, и развести водой до метки (0,5 л).
- Далее пациент должен выпить полученный раствор и еще два рюмочных стакана воды или прозрачной жидкости в течение следующих двух часов (около 1 литра).
Подготовка к колоноскопии с седацией (внутривенное наркозное снабжение)
Необходимо соблюдать голодный промежуток свыше 8 часов и без питья — более 4 часов. В этот день не стоит водить автомобиль, управлять механизмами и принимать важные решения. Желательно, чтобы близкие встретили Вас в клинике и проводили домой после процедуры.
Если вы планируете записаться на процедуру гастроскопии и колоноскопии, то необходимо учесть, что двухэтапная подготовка не подходит, поскольку на гастроскопию приходится идти натощак и не питаться.
Особенно важно учитывать такую фактор, как сопутствующая патология сердечно-сосудистой системы, сахарном диабете, почечной недостаточности, в таких случаях рекомендуется проводить подготовку препаратом МОВИПРЕП.
После выполнения экспертизы и получения результатов проведения колоноскопии, необходимо обратиться за консультацией к гастроэнтерологу.
Автор материала: Эндоскопист клиники в Куркино — Паршин Е.Е.



