Инфаркт миокарда — это серьезное сердечное заболевание, требующее быстрой диагностики и лечения. Роль медицинского лабораторного техника в диагностике инфаркта миокарда заключается в анализе биомаркеров, таких как триглицериды, ЛПНП и креатинкиназа-MВ, которые помогают определить наличие и степень повреждения сердечной мышцы.
Далее в статье мы рассмотрим какие еще методы используются для диагностики инфаркта миокарда, как происходит лечение этого заболевания, и какие предосторожности можно принять для предотвращения инфаркта миокарда. Узнаете о важности регулярного медицинского обследования, правильного питания и физической активности для поддержания здоровья сердца.
- Биохимические анализы крови, такие как определение уровней креатинфосфокиназы (КФК), лактатдегидрогеназы (ЛДГ), тропонинов и миоглобина, помогают в диагностике инфаркта миокарда.
- Исследование уровня коагуляционных факторов и D-димера также важно для оценки состояния пациента с инфарктом миокарда.
- Иммунологические тесты на наличие воспалительных маркеров, таких как С-реактивный белок (СРБ) и интерлейкин-6 (ИЛ-6), могут помочь в оценке степени воспаления и прогнозировании осложнений у пациентов с инфарктом миокарда.
- Гематологические анализы, включая общий анализ крови и определение уровня тромбоцитов, могут помочь в оценке общего состояния пациента и выявлении возможных осложнений после инфаркта миокарда.
- Молекулярно-генетические исследования позволяют выявить наследственные факторы, повышающие риск развития инфаркта миокарда у пациентов, что помогает в персонализации лечения.
Инфаркт миокарда: причины, симптомы и методы лечения
Определение
Инфаркт миокарда (ИМ) — это состояние, при котором участок сердечной мышцы отмирает из-за его неправильного кровоснабжения, что приводит к определенным клиническим признакам.
Причины возникновения инфаркта миокарда
Сердце — это полый мышечный орган, состоящий из трех слоев: внутренний слой, который выстилает полости сердца и образует клапаны — эндокард; средний слой, состоящий из сердечной мышечной ткани — миокарда; и наружный слой — перикард. Несмотря на то, что причины инфаркта миокарда могут быть разнообразными, обычно он возникает из-за сужения коронарных артерий, которые являются главным источником кровоснабжения миокарда. Эти артерии могут сужаться в результате образования бляшек, спазма артерий или тромбоза.
Симптомы и методы диагностики
Симптомы инфаркта миокарда могут включать боль в груди, которая может распространяться на левую руку или шею, тошноту, потерю сознания и неясность мышления. Важно знать, что у женщин и гериатрических пациентов могут выражаться менее характерные симптомы. Для диагностики инфаркта миокарда используются различные методы, такие как электрокардиография (ЭКГ), кардиография и катетеризация сердца.
Способы лечения
Лечение инфаркта миокарда может включать применение медикаментов, таких как антикоагулянты или препараты для расширения коронарных артерий, а также проведение коронарного шунтирования или активации коллатерального кровотока. В некоторых случаях может потребоваться применение кардиостимуляторов или имплантация кардиовертера-дефибриллятора.
У сердца человека имеется четыре камеры, из них две предсердия и два желудочка. В правое предсердие поступает кровь из тканей самого сердца, а также из всех остальных частей тела по верхней и нижней полым венам. Левое предсердие наполняет четыре легочные вены, которые переносят артериальную кровь из легких. Венозная кровь через правый желудочек выходит в легочный ствол и отправляется в легкие.
Левый желудочек же используется в качестве "форточки", откуда артериальная кровь поступает в сосуды большого круга кровообращения через аорту. Кроме того, кислород необходимый для работы сердечной мышцы доставляется через коронарные артерии.
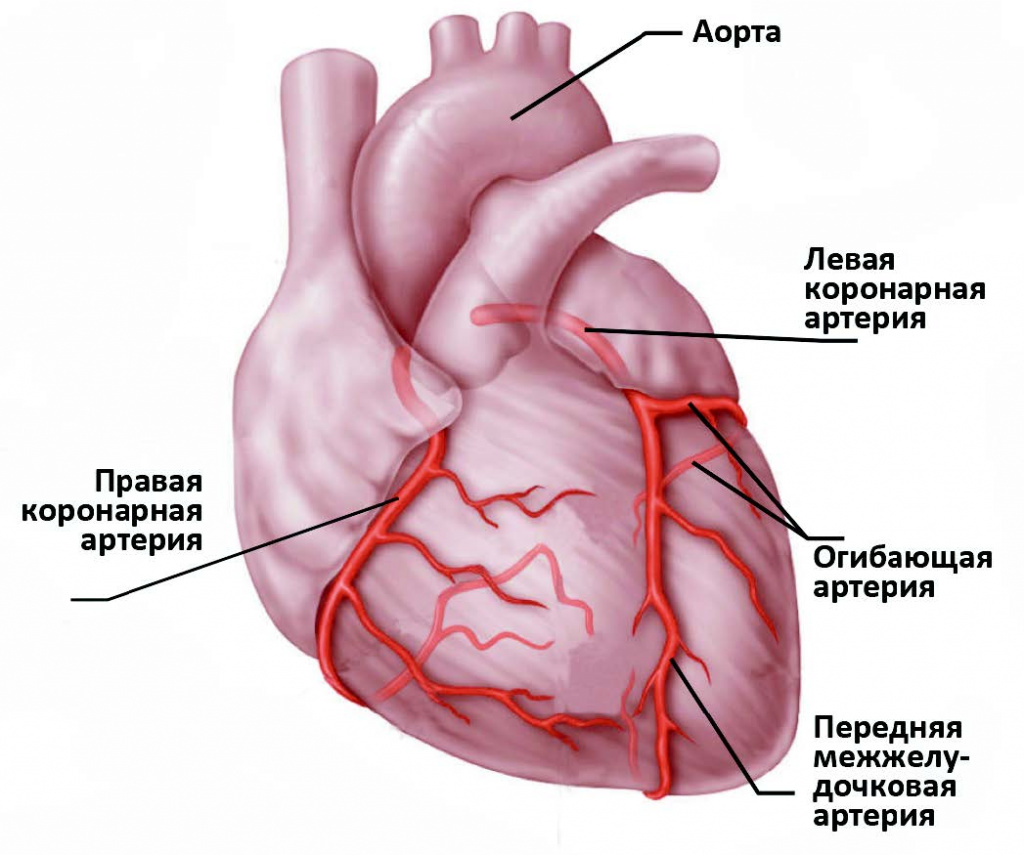
Недостаток кровоснабжения, вызванный дефицитом кислорода, имеет очень сильное влияние на сердце. Если происходит закупорка крупной коронарной артерии, а альтернативный кровоток через другие сосуды невозможен, то уже через 30 минут начинается гибель кардиомиоцитов — мышечных клеток сердца — в пораженной области.
Атеросклеротическое поражение коронарных артерий, вызывающее нарушение кровообращения, в 97-98% случаев играет ключевую роль в развитии инфаркта миокарда.
Атеросклероз может затронуть как одну коронарную артерию, так и все три. Сужение артерии может быть произвольным по степени и объему. При повышении артериального давления внутренний слой сосуда, склерозированный атеросклерозом, становится более уязвимым для повреждений, и кровь начинает проникать внутрь бляшки. Это активирует свертывание крови, и в результате образуется тромб, который может частично или полностью блокировать сосуд.
В каких местах может возникать тромб:
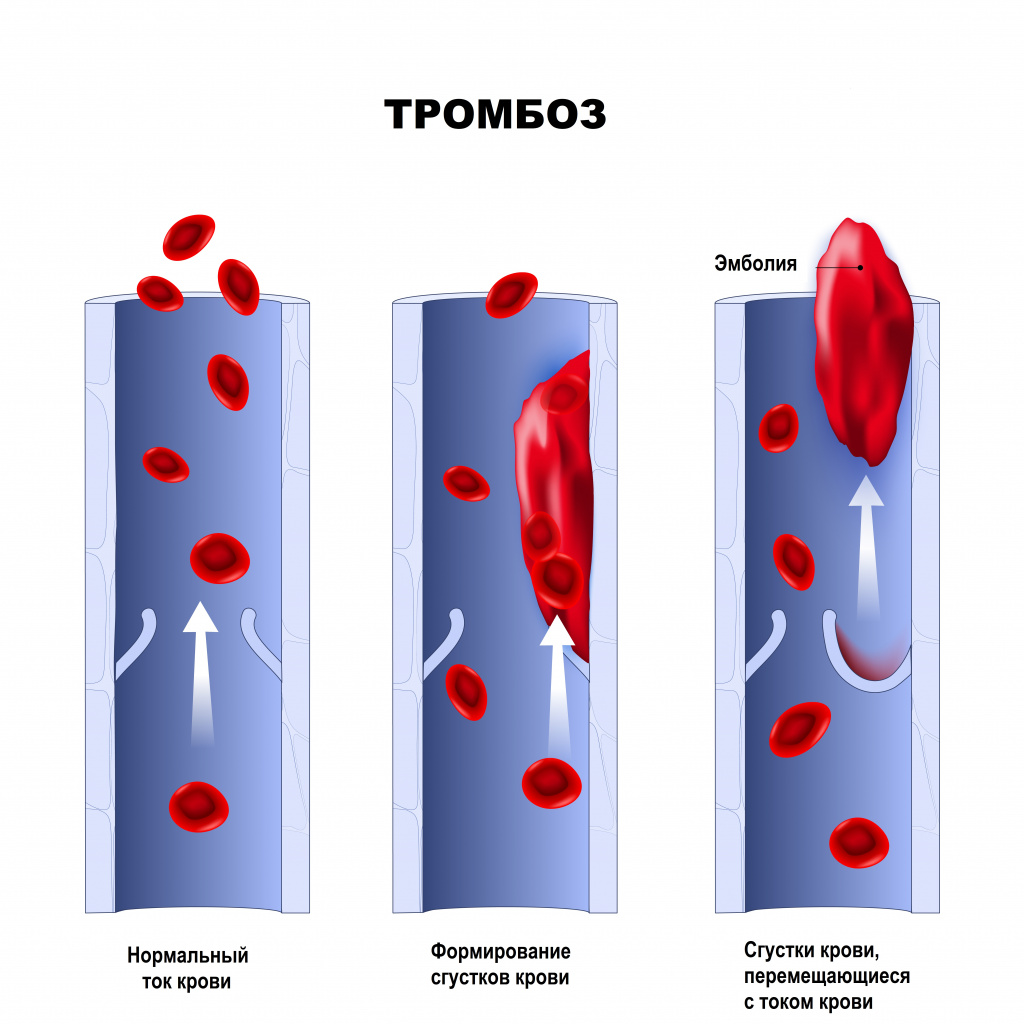
- Возникает тромбоз на месте нарушенной (неустойчивой) атеросклеротической бляшки;
- Возможен тромбоз на дефекте (эрозии) эндотелия коронарной артерии, который не обязательно находится на поверхности атеросклеротической бляшки;
- Тромбоз может произойти в гемодинамически незначимом месте сужения коронарной артерии.
Тромбоз коронарной артерии может быть полной или неполной блокадой. Тромб, находящийся ближе к сердцу в коронарной артерии, может переместиться по течению крови ближе к стенке сосуда и вызвать образование мелких очагов некроза, а также способствовать расширению основной области некроза. Важное значение в развитии инфаркта миокарда имеет сокращение коронарных артерий, что наблюдается как при атеросклерозе, так и при нормальных сосудах.
Некроз миокарда может возникнуть в разных размерах, а полный проникновение некроза через все слои сердца (трансмуральный) может привести к разрыву миокарда.
Появление зон некроза в миокарде сопровождается изменением размера, формы и толщины сердечной стенки, а оставшаяся часть миокарда подвергается повышенной нагрузке, что может привести к гипертрофии с увеличением объема и массы.
Сопутствующие состояния, такие как анемия, воспаление, инфекция, лихорадка, метаболические и эндокринные нарушения (включая гипертиреоз), могут вызвать или ухудшить ишемию миокарда.
Факторы риска развития инфаркта миокарда включают:
- гиперлипидемия (нарушение нормального соотношения липидов в крови);
- курение;
- сахарный диабет;
- артериальная гипертензия;
- абдоминальное ожирение;
- Проблемы психологического и социального характера, такие как стресс и депрессия,
- Низкий уровень физической активности,
- Несбалансированное питание и употребление алкоголя.
Классификация случаев инфаркта миокарда:
I. Острый инфаркт миокарда.
- Острый трансмуральный инфаркт передней стенки миокарда.
- Острый трансмуральный инфаркт нижней стенки миокарда.
- Острый трансмуральный инфаркт миокарда других уточненных локализаций.
- Острый трансмуральный инфаркт миокарда неуточненной локализации.
- Неопределенный острый инфаркт миокарда.
- Повторный инфаркт передней стенки миокарда.
- Повторный инфаркт нижней стенки миокарда.
- Повторный инфаркт миокарда другой уточненной локализации.
- Повторный инфаркт миокарда неуточненной локализации.
- Гемоперикард.
- Несовершенство межпредсердной перегородки.
- Неисправность межжелудочковой преграды.
- Разрыв стенки сердца без кровоизлияния в перикард.
- Разрыв сухожильной связки.
- Разрыв мышцы сосочка.
- Тромбоз ушка и предсердия сердца, а также желудочка сердца.
- Прочие осложнения острого инфаркта миокарда.
- Тромбоз коронарной артерии, не приводящий к инфаркту миокарда.
- Синдром Дресслера — послеинфарктные изменения.
- Прочие формы острой ишемической болезни сердца.
- Неопределенная форма острой ишемической болезни сердца.
Признаки инфаркта миокарда
При развитии инфаркта миокарда, возникающего вследствие нарушения кровоснабжения в определенной части сердца, происходит скопление метаболических продуктов, которые вызывают раздражение рецепторов миокарда и коронарных сосудов, проявляющееся в виде острой боли. Болевой синдром сопровождается выделением в кровь адреналина и норадреналина коры надпочечников.
Главным симптомом инфаркта миокарда является острая боль, которая проявляется за грудиной, иногда распространяется на левую руку, левое плечо, горло, нижнюю челюсть, а также на подложечную область. Это характерно для типичного течения инфаркта миокарда.
Боль, сопутствующая инфаркту миокарда, имеет более выраженную интенсивность и длительность, чем обычный приступ стенокардии. Прием нитроглицерина не снимает эту боль, а ее продолжительность может варьироваться от одного часа до нескольких суток. Иногда инфаркт миокарда может проявляться резкой слабостью, головокружением, головной болью, рвотой и потерей сознания. Больные выглядят бледными, у них проявляется цианоз губ и повышенная потливость.
В первые сутки развития инфаркта миокарда можно наблюдать тахикардию (ускорение сердечного ритма), нарушение ритма сердца и повышение температуры тела до 37–38 ℃.
В 30% случаев развития инфаркта миокарда первыми проявлениями могут быть нетипичные симптомы.
Классификация клинических вариантов инфаркта миокарда включает:
- астматический — сопровождается приступом бронхиальной астмы, характеризующимся одышкой, затрудненным дыханием и ощущением нехватки воздуха;
- Гастралгический тип инфаркта характеризуется возникновением болей в области желудка, которые могут распространяться в область грудной клетки. Наблюдаются симптомы, такие как отрыжка, икота, тошнота, многократная рвота, вздутие живота.
- В случае аритмического типа инфаркта возникают нарушения ритма сердца, которые могут стать угрозой для жизни.
- Церебральный тип инфаркта миокарда характеризуется нарушением кровообращения в мозге, что может выражаться головокружением, тошнотой и потерей сознания с последующим обмороком.
- Бессимптомный инфаркт миокарда происходит без проявления типичных болевых симптомов. Он может возникнуть при нарушении постельного режима и отсутствии правильного лечения. Такие случаи обычно протекают неблагоприятно.
Для диагностики инфаркта миокарда используются следующие критерии:
- Клиническая картина инфаркта миокарда.
- Результаты ЭКГ-исследования.
- Обнаружение новых участков миокарда с нарушенным кровообращением или нарушением сократимости миокарда при инструментальных исследованиях;
- Выявление тромбоза в коронарных артериях при ангиографии.
Определение уровня биохимических маркеров повреждения кардиомиоцитов в крови.
Номер 157 — Кардиоспецифические белки
Тропонин-I, высокочувствительный (hs-TnI)
Синонимы: cTn I hs, Tn I hs, cardiac-specific troponin I, high sensitivity
Краткое описание вещества (тропонин)
Тропонины — это небольшие белки, которые находятся в мышцах сердца и сигнализируют о повреждении кардиомиоцитов. Измерение уровня тропонина в крови является важным индикатором инфаркта миокарда.
Современные требования к лабораторной диагностике инфаркта миокарда от Д.С. Бенево
В настоящее время лабораторные методы являются ключевым способом диагностики инфаркта миокарда. Но существующие биомаркеры некроза кардиомиоцитов далеко не идеальны. Самыми чувствительными и специфичными являются тропонины I и T, в то время как миоглобин, хоть и быстро появляется в крови после инфаркта, является наименее специфичным. Третий рекомендованный биомаркер — креатинкиназа MB — имеет промежуточные характеристики. Для точного определения нормы биомаркеров аналитический метод должен быть высокочувствительным и специфичным.
Поскольку используются разные наборы антител в иммунохимической реакции и нет единой стандартизации концентрации биомаркеров производителями, то результаты, полученные на разных анализаторах, зачастую не совпадают. У каждого анализатора свои референтные диапазоны, особенно это касается тропонина. В кардиологии крайне важна скорость постановки диагноза, поэтому приобретает все большую актуальность возможность проведения анализа прямо у постели больного. Некоторые новейшие анализаторы, как, например, Radiometer AQT90 FLEX, позволяют получать высококачественный результат измерения биомаркеров с легкостью.
Ключевые слова: диагностика инфаркта миокарда, тропонин, миоглобин, креатинкиназа MB. Сегодня биохимические маркеры занимают важное место в точной диагностике инфаркта миокарда, что позволяет оценить риск неблагоприятного исхода и выбрать наиболее эффективный метод лечения.
Свыше 50 лет назад первый лабораторный метод диагностики инфаркта миокарда (измерение активности аспартатаминотрансферазы в крови) был использован [5]. Сейчас лабораторные методы в кардиологии все более и более значимы.
Использование аспартатаминотрансферазы и лактатдегидрогеназы для измерения активности уступило место более широко применяемым биомаркерам: миоглобину, креатинкиназе MB (КФК-MB) и тропонинам I и T. Когда-то результаты лабораторных исследований были лишь дополнением к клиническому обследованию и ЭКГ. Однако кардиологические ассоциации в 2000 и 2007 годах приняли решение связать диагноз инфаркта миокарда с повышением уровня биомаркеров (особенно тропонина) в крови [12].
Все остальные методы клинического и функционального обследования предназначены только для подтверждения ишемической природы некроза миокарда. Документ подчеркивает ключевую роль биомаркеров в диагностике. Для использования термина "инфаркт миокарда" требуется наличие данных о некрозе миокарда, соответствующих клинической картины ишемии миокарда.
Под данными о некрозе миокарда понимается "рост или снижение уровня сердечных биомаркеров (предпочтительно тропонина) с превышением верхнего референтного предела". Достаточным свидетельством ишемии считается наличие хотя бы одного из следующих: • Симптомы ишемии; • Изменения в ЭКГ, указывающие на появление ишемии (изменения в ST-T или появление блока левой ножки пучка Гиса); • Появление патологического зубца Q на ЭКГ; • Результаты лучевой диагностики, указывающие на потерю жизнеспособного миокарда или локальное нарушение движения стенки. Почему же измерение уровня тропонина занимает центральное место в лабораторной диагностике? Таблица 1 отражает свойства идеального биомаркера инфаркта миокарда.
Таблица 1. Особенности идеального маркера миокардиального некроза [3].
| • Полная специфичность для миокарда: Маркер не должен присутствовать в других тканях организма. • Специфичность для необратимого повреждения: Маркер должен различать обратимые (ишемия) и необратимые повреждения (некроз). • Быстрый появление в крови: Маркер должен быстро попадать в кровь после некроза. Маркеры с меньшей молекулярной массой обычно проявляются быстрее. Растворимые в цитоплазме маркеры проявляются быстрее, чем структурные. • Высокая чувствительность: Маркер должен содержаться в миокарде в высокой концентрации и полностью отсутствовать в крови в норме и при любой патологии, кроме некроза миокарда. Выделение маркера при некрозе должно быть сильным. • Устойчивое повышение уровня: Для надежного измерения уровень маркера должен оставаться повышенным в течение нескольких часов или дней после некроза. • Предсказуемая элиминация: Кинетика элиминации должна быть предсказуемой и не зависеть от сопутствующих заболеваний, таких как почечная недостаточность или поражение печени. • Полное выделение: Некротические миоциты должны полностью выделять маркер. Количество маркера в крови должно быть пропорциональным степени некроза (размеру инфаркта). • Измерение с помощью доступных методов: Природа маркера должна позволять использование доступного, надежного, быстрого, точного и экономичного метода измерения. |
В таблице представлены значения параметров, которые позволяют определить порог обнаружения, границу нормы на 99-м процентиле, коэффициент вариации в 10% и диапазон. Так, для тропонина I обнаруживаемый предел составляет 0,0095 мкг/л. Граница нормы равна или меньше 0,023 мкг/л, а коэффициент вариации равен 0,039 мкг/л. Диапазон значений находится в пределах 0,010-50 мкг/л.
Для Креатинкины MB можно сказать, что предел обнаружения 0,53 мкг/л, граница нормы не превышает 7,2 мкг/л, а значение коэффициента вариации должно быть меньше 5 мкг/л. Диапазон значений варьируется в пределах от 2 до 500 мкг/л.
Факторы, влияющие на определение инфаркта миокарда, включают быстрое и точное измерение биомаркеров, в частности тропонина, с применением как лабораторных, так и внелабораторных анализаторов. Новые анализаторы, которые предоставляют количественный результат, сравнимый по точности с данными, полученными в лаборатории, очень важны для эффективной диагностики. Наиболее известным примером является AQT90 FLEX, который показал идеальную корреляцию с лабораторным анализатором TnI-Ultra ADVIA Centaur (Siemens) с коэффициентом корреляции R2 = 0,984. Использование таких анализаторов в отделениях скорой помощи и отделениях реанимации поможет значительно улучшить качество медицинской помощи в неотложных ситуациях.
В списке литературы имеются следующие работы:
- Apple FS, Jesse RL, Newby LK, Wu AH, Christenson RH. Рекомендации по практике лабораторной медицины для биохимических маркеров острого коронарного синдрома. Циркуляция. 2007 Апр 3;115(13): e352-5.
- Apple FS, Quist HE, Doyle PJ, Otto AP, Murakami MM. Биохимические маркеры кардиакальной травмы: определение предельных значений плазмы 99-го процентиля для тропонина сердца и массы креатинин-киназы МВ в соответствии с рекомендациями Европейского американского колледжей кардиологии.
Журнал Клиническая Химия. 2003 Авг; 49(8):1331-6. 3. Биомаркеры сердечно-сосудистых заболеваний: патофизиология и управление болезнью (редактирование David A. Morrow). 2006 Humana Press Inc. стр.6. 4. Критерии оценки новых маркеров сердечно-сосудистого риска.
Научное заявление от Американской ассоциации сердца. Циркуляция.
2009;119:2408-2416. 5. Кармен А, Вроверский Ф, ЛаДью Дж. Активность трансаминаз в крови человека. J Clin Invest 1954;34:126-133.
6. Антитела к кардиальному тропонину связываются с более высокими начальными концентрациями и длительным выделением тропонина I у пациентов с острым коронарным синдромом. Эмилия Энгстрём, Юха Синисало, Ким Петтерсон, Сусанн Эрикссон, Саара Виттоох и Маркку Ниеминен. Клиническая химия. 2009;55:938-945. 7. Морроу Д.А., Кэннон С.П., Джесси Р.Л., Ньюби Л.К., Равкильде Й., Сторроу А.Б., Уу А.Х., Кристенсон Р.Х., Эппл Ф.С., Фрэнсис Г., Танг В. Национальные рекомендации лабораторной медицины Академии клинической биохимии: клинические характеристики и использование биохимических маркеров в острых коронарных синдромах.
В статье "Clin Chem" от апреля 2007 года с номером 53(4): 552-74 упоминается "Национальная академия клинической биохимии", опубликовавшая руководство по лабораторной медицине, основанное на доказательствах для тестирования на месте проведения анализов. Издательство AACCPress выпустило это руководство в 2006 году.
В работе "Clin Chem Lab Med" от февраля 2001 года, авторы Panteghini M, Gerhardt W, Apple FS, Dati F, Ravkilde J и Wu AH обсуждают качественные характеристики анализаторов кардиальных тропонинов. В свою очередь в статье "J. Molec. Evol" от 1976 года A.E. Romero-Herrera, О. Castillo и H. Lehmann рассказывают о первичной структуре тропонина C — белка скелетных мышц человека.
Наконец, в работе "Cardiac biomarkers for detection of myocardial infarction: perspectives from past to present" от авторов Rosalki SB, Roberts R, Katus HA, Giannitsis E, Ladenson JH и Apple FS высказываются о перспективах использования кардиальных биомаркеров для обнаружения инфаркта миокарда — от прошлого к настоящему.
В журнале “Clin Chem” за ноябрь 2004 года (том 50, выпуск 11) опубликована статья под названием “Универсальное определение инфаркта миокарда”, авторы которой— Thygesen K, Alpert JS, White HD, действующие от имени совместной задачи ESC/ACCF/AHA/WHF по переопределению инфаркта миокарда. В издании “Circulation” от 27 ноября 2007 года (том 116, выпуск 22) были опубликованы детали этого универсального определения инфаркта миокарда.

Номер один. Повышение показателей маркеров в крови при возникновении инфаркта миокарда [7].

На Рисунке 2 изображены результаты сравнения чувствительности тестов на определение концентрации тропонина I в условиях идеальных условий (1) и при недостаточной чувствительности (2), которые показывают предел обнаружения отклонения от истинной границы нормы.

Изображение 3. Факторы, воздействующие на выбор антител для определения тропонина I.
Как медицинский лабораторный техник, я считаю, что играю важную роль в диагностике инфаркта миокарда. Наша работа заключается в проведении различных анализов, таких как общий анализ крови, биохимический анализ, определение уровня ферментов и т.д. Эти анализы помогают врачам установить диагноз и принять необходимые меры по лечению.
Особенно важным является определение уровня ферментов, таких как тропонины и креатинкиназа, которые повышаются при инфаркте миокарда. Благодаря нашим навыкам и опыту мы можем точно провести анализы и предоставить врачам важную информацию для постановки диагноза.
Кроме того, мы отвечаем за обработку образцов крови и их правильное хранение, чтобы избежать искажений результатов. Наша ответственность заключается в том, чтобы обеспечить точность и надежность анализов, что имеет решающее значение для правильного диагноза и последующего лечения.
Таким образом, медицинский лабораторный техник играет ключевую роль в диагностике инфаркта миокарда, обеспечивая точность и достоверность результатов анализов, что помогает спасать жизни пациентов и предотвращать серьезные осложнения.
Перемены формулы крови и температуры тела
Измерение температуры тела и анализ развернутой крови — общие методы оценки состояния пациента с целью исключения состояний острых воспалительных процессов.
При инфаркте миокарда полагают, что температура может возрастать до 38,0°C на протяжении 1-2 дней, затем сохранятся на непродолжительное время около 4-5 дней. Тем не менее, повышение температуры возможно в случаях крупноочагового некроза мышечной ткани с выделением медиаторов воспаления. Для мелкоочаговых инфарктов повышение температуры не является характерным признаком.
Среди более характерных проявлений при ИМ в крови включаются:
- Лейкоцитоз — повышение уровня белых кровяных клеток до 12-15 * 10⁹ / л (норма — 4-9 * 10⁹ / л).
- Сдвиг палочкоядерного нейтрофила в сторону насыщенности: увеличение количества палочек (норма — до 6%), молодых форм и нейтрофилов;
- Отсутствие эозинофилов (норма — 0-5%) характеризуется анэозинофилией;
- Скорость оседания эритроцитов (СОЭ) к концу первой недели возрастает до 20-25 мм/час (норма — 6-12 мм/час).
Наличие указанных признаков в сочетании с высоким лейкоцитозом, достигающим 20*10 9 /л или более, указывает на неблагоприятный прогноз для пациента.
Коронарография
В случае подозрения на инфаркт миокарда, современные стандарты рекомендуют экстренное проведение коронарографии — введение контрастного вещества в сосуды сердца с последующим рентгеновским исследованием их проходимости. Подробную информацию об этом методе и его особенностях можно найти здесь.
Электрокардиография (ЭКГ) по-прежнему считается основным методом диагностики острого инфаркта миокарда.
На основе ЭКГ можно определить стадию процесса (острая, подострая или рубец) и местонахождение повреждений, а также поставить диагноз ИМ.
Европейское общество кардиологов рекомендует следующие критерии для диагностики инфаркта миокарда на ЭКГ:
- Острый инфаркт миокарда (без гипертрофии левого желудочка и блокады левой ножки пучка Гисса): >
- Подъем сегмента ST выше изолинии более чем на 1 мм (>0,1 мВ) в двух или более отведениях. Для отведений V2-V3 критерии >2 мм (0,2 мВ) у мужчин и >1,5 мм (0,15 мВ) у женщин.
- Депрессия сегмента ST более чем на 0,05 мВ в двух или более отведениях.
- Инверсия зубца Т более чем на 0,1 мВ в двух последовательных отведениях.
- Выпуклый R и соотношение R:S>1.
- Ранее перенесенный инфаркт миокарда: >
- При наличии зубца Q продолжительностью более 0,02 с в отведениях V2-V3, а также более 0,03 с и 0,1мВ в отведениях I, II, aVL, aVF, V4-V6, можно говорить о возможных нарушениях.
- Комплекс QS, в свою очередь, обнаруживается в отведениях V2-V.
- Если наблюдается R >0,04 c в отведениях V1-V2, а соотношение R:S>1 и положительный зубец Т отсутствуют, то это также указывает на наличие особенностей.
Нарушения можно локализовать по ЭКГ в соответствии с таблицей:
| Передняя стенка левого желудочка | I, II, aVL |
| Задняя стенка («нижний», «диафрагмальный инфаркт») | II, III, aVF |
| Межжелудочковая перегородка | V1-V2 |
| Верхушка сердца | V3 |
| Боковая стенка левого желудочка | V4-V6 |
Инфаркт миокарда может проявляться не только загрудинной болью, но и нарушениями ритма, которые можно зафиксировать на ЭКГ. Для лабораторного подтверждения острого инфаркта миокарда используется выявление неспецифических показателей тканевого некроза, воспалительной реакции миокарда, гиперферментемии, а также увеличения содержания миоглобина и тропонинов в крови.
Лабораторная диагностика инфаркта миокарда
При возникновении острого инфаркта миокарда в организме происходит неспецифическая реакция, связанная с распадом мышечных волокон, всасыванием продуктов расщепления белков в кровь и местным асептическим воспалением сердечной мышцы, преимущественно в периинфарктной зоне. Эти процессы отражаются на лабораторных признаках, включая лейкоцитоз до 12–15 x 10 ^ 9 /л и анэозинофилию.
В формуле крови отмечается легкий сдвиг палочкоядерных клеток влево, а также увеличение СОЭ. Однако, наиболее явным маркером некроза кардиомиоцитов является повышение концентрации тропонинов I и Т, которые образуют тропомиозиновый комплекс сократительного миокарда. В норме, уровень кардиоспецифических тропонинов в крови незначительен и не превышает определенных значений, установленных в каждой клинической лаборатории. Однако, после ангинозного приступа концентрация тропонинов начинает быстро и значительно возрастать через 2-6 часов и остается высокой в течение 1-2 недель после начала инфаркта (рис. 8 а).
Признаком некроза может служить повышение концентрации миоглобина в крови, который является чувствительным, но неспецифичным маркером. Уровень миоглобина начинает расти через 2–4 часа после ангинозного приступа и сохраняется до 24–48 часов после него.
Уровень миоглобина в крови повышается еще до формирования очага некроза в сердечной мышце при значительном ишемическом повреждении. Однако повышение содержания миоглобина в крови может быть связано и с другими причинами, например с заболеваниями мышечной ткани, острым недостатком кислорода, алкоголизмом или почечной недостаточностью. Состояние содержания миоглобина при остром инфаркте изображено в таблице 3 и на диаграмме 10а. Также на графике указано время начала повышения концентрации.
Часы, в течение которых наблюдается максимальный рост концентрации
Время, необходимое для восстановления естественного уровня, в днях

Иллюстрация 10. Изменения в концентрации тропонинов и миоглобина (а), а В активности некоторых ферментов крови (б), на протяжении острого периода инфаркта миокарда.
Красная маркировка указывает на маркеры некроза, рекомендуемые Европейским кардиологическим обществом и ВНОК РФ для лабораторной диагностики инфаркта миокарда (такие как тропонины I и Т, МВ КФК, общая КФК). Пунктирной линией выделены верхняя граница нормы и уровень, превышение которых свидетельствует о наличии некроза сердечной мышцы («ИМ»). M — график концентрации миоглобина, T — график концентрации тропонинов.
К сожалению, в настоящее время не все медицинские учреждения могут проводить анализы для определения концентрации тропонинов и миоглобина в крови. Поэтому в практике важным остается определение активности других маркеров некроза миокарда, которые менее чувствительные и специфичные. Для диагностики острого инфаркта миокарда особенно ценным является определение активности нескольких ферментов в крови:
- креатинфосфокиназы (КФК), особенно ее МВ-фракции (МВ КФК);
- лактатдегидрогеназы (ЛДГ) и ее изофермента 1 (ЛДГ1);
- аспартатаминотрансферазы (АсАТ).
| Фермент | Начало повышения активности, ч | Пик увеличения активности, ч | Возвращение к норме, сутки |
| МВ-фракция КФК | 4–6 | 12–18 | 2–3 |
| КФК | 6–12 | 24 | 3–4 |
| ЛДГ | 8–10 | 48–72 | 8–14 |
| ЛДГ1 | 8–10 | 24–84 | 10–12 |
| АсАТ | 4–12 | 24–36 | 4–7 |
Для диагностики острого инфаркта миокарда особое внимание уделяется Креатинфосфокиназе (КФК) и ее МВ-фракции. Определение МВ-фракции КФК считается более специфичным лабораторным тестом, чем общая КФК. Уровень активности МВ КФК начинает возрастать уже через 4–6 часов после начала ангинозного приступа и достигает максимума через 12–18 часов. Затем возвращается к исходным значениям через 48–72 часа.
Для подтверждения диагноза острого ИМ следует обратить внимание на динамику активности МВ-фракции КФК. Признаками острого ИМ считают нарастание активности МВ КФК на 25% в двух пробах, взятых с 4-часовым интервалом, или постепенное нарастание в течение 24 часов. Повышение активности МВ-фракции КФК более 10–13 ЕД/л также считается информативным. Общая КФК также претерпевает сходную динамику: уровень фермента уже к концу первых суток в 3–20 раз превышает норму и возвращается к исходным значениям через 3-4 суток с момента начала заболевания (рисунок).
8 б). Однако, следует отметить, что КФК содержится в больших количествах в различных органах и тканях, например, в скелетных мышцах, миокарде, головном мозге и щитовидной железе. Поэтому повышение уровня активности этого фермента в крови может быть не только при острой форме инфаркта миокарда, но В других клинических ситуациях.
Напротив, повышение активности МВ-фракции КФК, находящейся в основном в миокарде, может свидетельствовать о повреждении сердечной мышцы и, в частности, об остром инфаркте миокарда. МВ-фракция КФК не реагирует на повреждение скелетных мышц, головного мозга и щитовидной железы.
Активность МВ КФК в крови связана с размером ИМ: чем больше повреждение сердечной мышцы, тем выше уровень этого фермента. Пик активности АсАТ наступает относительно быстро (через 24-36 часов с начала инфаркта), но через 4-7 дней концентрация возвращается к нормальным значениям.
Наблюдается повышение уровня АсАТ во многих патологических состояниях, включая заболевания печени, но это изменение не специфично для острого ИМ. При поражениях паренхимы печени в большей степени повышается активность АлАТ, а при заболеваниях сердца — АсАТ.
При инфаркте миокарда коэффициент Ритиса (отношение АсАТ/АлАТ) имеет значение больше 1,33, в то время как при заболеваниях печени этот показатель меньше 1,33. Стоит учитывать, что окончательная интерпретация результатов исследования ферментов и сократительных белков в сыворотке крови при остром инфаркте миокарда необходима только в связи с оценкой клинической картины заболевания, изменений ЭКГ и других лабораторных и инструментальных методов исследования.
Стоит отметить, что в стандарты клинической практики вошло определение уровня КФК МВ и тропонинов. Для установления диагноза инфаркта миокарда важно разовое двухкратное увеличение КФК МВ или любое увеличение этого фермента в динамике с интервалом 12 часов, а также любой уровень увеличения тропонинов. Распознавание инфаркта миокарда с зубцом Q на ЭКГ возможно как в острой, подострой, так и в рубцовых стадиях заболевания.
Многие люди ошибочно считают, что для диагностики инфаркта миокарда достаточно только жалобы пациента на боль в груди. Однако, медицинский лабораторный техник играет ключевую роль в этом процессе, так как только он может провести необходимые анализы крови для подтверждения диагноза.
Другое распространенное заблуждение заключается в том, что применение лабораторных методов для диагностики инфаркта миокарда является излишним или необязательным. На самом деле, именно благодаря лабораторным исследованиям возможно своевременное выявление инфаркта и начало лечения, что существенно улучшает прогноз для пациента.
Также некоторые считают, что результаты лабораторных анализов могут быть неправильными или неточными, что делает их бесполезными для диагностики инфаркта миокарда. В действительности современные методы лабораторной диагностики обладают высокой чувствительностью и специфичностью, что позволяет исключить ошибки и получить достоверные результаты.
Медицинский лабораторный техник и его роль в диагностике инфаркта миокарда
Инфаркт миокарда является заболеванием, при котором происходит некроз одного или нескольких участков сердечной мышцы. Это происходит из-за острого нарушения кровотока в коронарных артериях, которые питают миокард. Острый инфаркт миокарда с подъемом сегмента ST и без этого являются разновидностями острого коронарного синдрома. Также этот синдром включает нестабильную стенокардию.
В большинстве стран, включая Россию, инфаркт миокарда является ведущей причиной смерти. Однако своевременная госпитализация может предотвратить необратимые повреждения сердечной мышцы. Но, к сожалению, многие пациенты неправильно оценивают симптомы и пытаются лечиться самостоятельно, что приводит к позднему обращению к врачу. Поэтому, когда возникает острая боль в груди или другие тревожные симптомы, необходимо как можно быстрее обратиться к специалисту.
С возрастом вероятность инфаркта миокарда увеличивается, особенно у людей старше 60 лет. Однако, в последнее время отмечено увеличение случаев ранних ИМ у молодых людей до 40 лет. Среди пациентов младше 70 лет доля мужчин с ИМ преобладает, тогда как после достижения 70 лет количество женщин и мужчин становится примерно одинаковым. Возможно, это объясняется тем, что эстрогены (женские гормоны) обладают защитным эффектом и снижают вероятность развития атеросклероза – основного фактора риска ИМ.
Прогноз ИМ зависит от степени поражения сердечной мышцы, наличия сопутствующих заболеваний, возраста и времени обращения за медицинской помощью. Острый ИМ может привести к смерти в 30% случаев.
Синонимы: Сердечный приступ, ИМ.
Нарушение работы сердца, острый миокардиальный инфаркт, ИМ, инфаркт миокарда.
Признаки
Основной признак острого миокардиального инфаркта — резкая боль в груди, которую чаще всего можно ощутить как сильное сжатие. Она длится более 15 минут и не устраняется применением нитроглицерина. Боль может распространяться на левое плечо, на лопатку, на шею и на нижнюю челюсть, а также сопровождаться холодным потом, тошнотой, рвотой и даже потерей сознания. В некоторых случаях боль может быть необычно локализована — в животе, в позвоночнике, на левой или даже на правой руке.
Иногда острым миокардиальным инфаркту предшествуют неспецифические признаки: в течение нескольких дней до сердечного приступа человек может испытывать слабость, недомогание, дискомфорт в области груди.
Острый инфаркт миокарда может иметь неклассические симптомы, которые включают в себя одышку, учащенное сердцебиение, слабость и тошноту, без характерной боли в груди. Эта скрытая форма заболевания миокарда особенно характерна для женщин.
Если говорить о диагнозе острого инфаркта миокарда, то основными симптомами являются: боль в груди, одышка, холодный пот, чувство страха, потеря сознания, тошнота и рвота.
Важно знать, что симптомы инфаркта могут не проявляться ярко и в случае любых подозрений на заболевание следует обратиться за медицинской помощью.
Миокардиальный инфаркт возникает в результате расстройства поступления крови к сердечной мышце, приводящего к дефициту кислорода и питательных веществ и вызывающего некроз (умирание) области мыокарда. Главной причиной нарушения кровотока через сосуды, обеспечивающие питание миокарда, является атеросклероз коронарных артерий — отложение атеросклеротических бляшек, главным образом состоящих из холестерина, на внутренней стенке сосудов.
Далее происходит увеличение количества соединительной ткани в стенке сосуда (склероз) и образование отложений кальция (кальциноз), в результате чего происходит деформация и сужение прохода сосуда. Это может приводить к полной блокировке сосуда.
Одновременно с этим, в атеросклеротической бляшке может начать развиваться асептическое воспаление, которое при действии провоцирующих факторов (например, физической нагрузки или повышении артериального давления) может привести к разрыву бляшки. В месте повреждения скапливаются тромбоциты и выделяются биологически активные вещества, которые усиливают слипание форменных элементов крови, что в свою очередь приводит к образованию тромба, затрудняющего прохождение по коронарной артерии. Кроме того, высокая свертываемость крови может стать дополнительным фактором, способствующим образованию тромба. Если кровоток в сосуде не восстанавливается в течение ближайших шести часов, то возникают необратимые изменения в тканях миокарда.
Инфаркт миокарда в большинстве случаев не возникает при спазме или тромбозе незапущенных коронарных артерий, такой случай наблюдается только в 5% случаев.
Чаще всего инфаркт миокарда происходит в передней стенке левого желудочка, реже — в задней стенке левого желудочка и межжелудочковой перегородке. Инфаркт миокарда правого желудочка возникает крайне редко. Различают два типа инфаркта миокарда — трансмуральный и субэндокардиальный.
Когда патологические изменения затрагивают всю стенку сердца, это называется трансмуральным инфарктом. А когда изменения затрагивают от ? до половины толщины стенки, это субэндокардиальный инфаркт. Но также существует два типа инфаркта миокарда: с подъемом сегмента ST и без подъема сегмента ST.
Если на ЭКГ наблюдается изменение сегмента ST, это может указывать на полную закупорку коронарной артерии и обширное повреждение миокарда с более высоким риском развития необратимого некроза тканей. Однако, подъем сегмента ST не наблюдается при частичной закупорке артерии, что может сигнализировать о нестабильной стенокардии или инфаркте миокарда без подъема сегмента ST. При этом инфаркте миокарда происходит изменение активности кардиальных энзимов.
Когда кровоток в области сердечной мышцы нарушен, начинается гибель клеток. Этот процесс наиболее активен в эндокарде, а затем, с распространением, охватывает и перикард. Размер повреждения зависит от степени закупорки артерии, её длительности и функции коллатерального кровообращения.
Ткани сердечной мышцы погибают, вызывая сильную боль. При широком повреждении миокарда могут произойти нарушения сократительной функции сердца, что вызывает левожелудочковую недостаточность, отек легких и кардиогенный шок. Кардиогенный шок усугубляет инфаркт миокарда, ухудшая коронарное кровообращение и вызывая серьёзные нарушения ритма сердца, включая фибрилляцию предсердий.
Если происходит трансмуральный инфаркт, то это может привести к проблемам с сердечной стенкой и выпячиванию участка миокарда, известному как аневризма.
Чтобы избежать этого, всем стоит знать, кому грозит риск инфаркта и как этому предотвратить. Основная причина возникновения инфаркта миокарда – атеросклероз, который является фактором риска для многих людей. Группа риска включает:
- мужчин старше 45 лет и женщин старше 65 лет,
- лиц с ожирением, дислипидемией, артериальной гипертензией и сахарным диабетом,
- людей, родственников которых страдали сердечно-сосудистыми заболеваниями или инфарктом миокарда,
- курильщиков,
- также расслабленный образ жизни и употребление наркотических веществ (например, кокаина и амфетаминов), которые могут вызвать спазм коронарных артерий.
- люди, испытывающие сильный стресс, могут столкнуться с острым инфарктом миокарда;
Поиск причин этой проблемы может быть затруднительным, поскольку проявления сердечного приступа могут быть схожи с другими заболеваниями, такими как аневризма аорты, стенокардия, заболевания печени и желчевыводящих путей, депрессия и эзофагит. Чтобы точно диагностировать инфаркт миокарда и выявить обширность повреждений, необходимы лабораторные и инструментальные исследования. Важно также обратить внимание на сопутствующие заболевания, такие как патологии почек и дыхательной системы, сахарный диабет и анемия. Это позволит выбрать правильную схему лечения и предсказать прогноз заболевания.
- При остром инфаркте миокарда возможно появление лейкоцитоза в общем анализе крови. Увеличение количества лейкоцитов начинается со второго часа после возникновения нарушений кровообращения и достигает пика на 2-4 день. Также необходимо обратить внимание на количество эритроцитов, так как анемия может усугубить кислородное голодание сердечной мышцы.
- Лейкоцитарная формула может выявить лейкоцитоз со сдвигом влево и анэозинофилией.
- Повышение скорости оседания эритроцитов (СОЭ) может свидетельствовать об остром воспалительном процессе.
- При сердечном приступе уровень тропонина I, количественного белка, участвующего в мышечном сокращении, обычно повышается начиная с 4-6 часа, достигает максимума на 2 сутки и нормализуется в течение 6-8 дней от начала заболевания.
- Миоглобин является белком, присутствующим в мышечной ткани, включая миокард. При инфаркте миокарда уровень миоглобина увеличивается в течение 4-6 часов.
- Показателем обширности повреждения сердечной мышцы является уровень ферментов — аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ), при инфаркте миокарда.
- Креатинкиназа MB — фермент, чье увеличение специфично для повреждения сердечной мышцы. Уровень его концентрации возрастает с первых часов и продолжает оставаться повышенным до 2-3 суток.
- Лактатдегидрогеназа (ЛДГ) — фермент, находящийся практически во всех клетках организма, играющий роль в утилизации глюкозы. Уровень ЛДГ повышается при инфаркте миокарда и других патологиях — печени, крови, почек. При инфаркте миокарда остается повышенным в течение 10-14 дней.
- Фермент ЛДГ состоит из двух форм, которые обнаруживаются в основном в клетках сердца, почечного коркового вещества и печени. Эти значения могут быть использованы для оценки масштабов поражения при инфаркте миокарда.
- Клетки эндотелия сосудов и печени синтезируют антитромбин III, который участвует в блокировании факторов свертывания крови. Снижение уровня антитромбина III указывает на повышенный риск тромбоза, а уровень может понижаться при тромбоэмболии и атеросклерозе.
- LA1 — это тест на выявление волчаночного антикоагулянта, который состоит из комплекса антител против фосфолипидов. Его обнаружение может свидетельствовать об аутоиммунных заболеваниях и повышенном риске тромбообразования.
- Использование анализа протромбинового индекса (ПИ) и международного нормализованного отношения (МНО) позволяет оценить активность I, II, V, VII, X факторов свертывания крови внешнего пути и определить гиперкоагуляцию, что увеличивает риск образования тромбов. При инфаркте миокарда наблюдается повышение протромбинового индекса, что указывает на нарушение процесса свертывания крови.
- Гликированный гемоглобин (HbA 1c, гликозилированный гемоглобин, гликогемоглобин) образуется в результате соединения глюкозы с гемоглобином, показывает количество глюкозы в крови за последние 120 дней. Этот показатель определяет среднюю продолжительность жизни эритроцита и является показателем вероятности осложнений сахарного диабета и риска возникновения инфаркта миокарда. Для оценки эффективности лечения и прогноза инфаркта миокарда у пациентов с диабетом используется тест на гликированный гемоглобин.
- Диагностика сахарного диабета также осуществляется с помощью анализа глюкозы в плазме.
- Содержание железа в сыворотке. Железо является элементом цитохромов и принимает участие в клеточном дыхании. В случае инфаркта миокарда содержание железа может увеличиться.
- Электролиты в составе сыворотки. Острый инфаркт миокарда может привести к изменению содержания натрия, калия, магния, кальция и хлора, но это не происходит всегда. При относительно легком течении инфаркта миокарда уровень электролитов может не измениться.
- Содержание мочевой кислоты в сыворотке. При нарушении кровоснабжения миокарда происходит некроз клеток сердечной мышцы, что сопровождается распадом органических соединений и образованием продуктов распада, включая мочевую кислоту. Это вызывает воспалительный процесс в области поврежденного миокарда, что может привести к повышению уровня мочевой кислоты при обширном инфаркте миокарда.
- Количественный показатель С-реактивного белка увеличивается при инфаркте миокарда из-за активации воспалительной реакции.
- Триглицериды образуются в кишечнике из жиров пищи и могут депонироваться в жировой ткани. Они используются клетками в случае необходимости для получения энергии. Увеличенный уровень триглицеридов может быть связан с повышенным риском развития атеросклероза.
- Холестерол общий является важным компонентом атеросклеротических бляшек. Повышенный уровень холестерола может быть связан с развитием инфаркта миокарда, вызванного атеросклерозом коронарных артерий.
- Липопротеины высокой плотности (ЛПВП) — это фракция общего холестерина, которая помогает предотвращать формирование атеросклеротических бляшек.
- Липопротеины низкой плотности (ЛПНП) — это другая фракция холестерина, которая участвует в формировании атеросклеротических бляшек.
- Липопротеины очень низкой плотности (ЛПОНП) являются переносчиками холестерола, триглицеридов и фосфолипидов, образующихся в печени. При попадании в кровь происходят химические превращения и образуются липопротеины низкой плотности.
- Коэффициент атерогенности это отношение "вредных" липопротеинов (ЛПНП, ЛПОНП, триглицеридов) к "полезным" липопротеинам (ЛПВП). Повышенный коэффициент говорит о высоком риске развития атеросклероза.
Иные методы исследования:
- Электрокардиография (ЭКГ) используется для подтверждения диагноза "инфаркт миокарда", определения степени повреждения сердечной мышцы, выявления нарушений сердечного ритма.
- Рентгенография грудной клетки применяется для обнаружения аневризмы сердца.
- Использование ультразвукового исследования помогает выявить различные зоны поражения миокарда и оценить сократительную функцию сердца.
Лечение
При назначении терапии учитываются возраст пациента, степень поражения сердечной мышцы и общее состояние здоровья. Особое внимание уделяется восстановлению кровоснабжения миокарда в первые 12 часов после появления первых симптомов инфаркта миокарда для предотвращения или уменьшения степени некроза тканей. Ключевыми принципами терапии при остром инфаркте миокарда являются купирование болевого синдрома, тромболитическая и антикоагулянтная терапия, снижение нагрузки на миокард и предотвращение возможных осложнений.
Профилактика
Для профилактики инфаркта миокарда необходимо поддерживать достаточную физическую активность и избегать употребления алкоголя и курения.
Регулярное прохождение профилактических медицинских осмотров с целью выявления заболеваний, увеличивающих риск развития инфаркта миокарда, является важным.
Ниже представлены рекомендуемые анализы:
- Общий анализ крови
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Тропонин I (количественно)
- Миоглобин
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Антитромбин III
- Волчаночный антикоагулянт, скрининговый тест (LA1)
- Коагулограмма № 1 (протромбин (по Квику), МНО)
- Гликированный гемоглобин (HbA 1c)
- Глюкоза в плазме
- Железо в сыворотке
- Калий, натрий, хлор в сыворотке
- Креатинкиназа MB
- Лактатдегидрогеназа (ЛДГ) общая
- Мочевая кислота в сыворотке
- С-реактивный белок, количественно
- Триглицериды
- Холестерол в целом
- Липопротеины высокой плотности (ЛПВП)
- Липопротеины низкой плотности (ЛПНП)
- Липопротеины очень низкой плотности (ЛПОНП)
- Коэффициент атерогенности
- Оптимальные и минимальные лабораторные диагностики острого коронарного синдрома и инфаркта миокарда
- Лабораторное обследование сердца и сосудов
Клинические проявления патологического процесса
Инфаркт может проявляться различными симптомами. Одним из основных признаков является давящая боль за грудиной, которая сжимает и может быть очень жгучей и стойкой. Это чаще всего происходит в период эмоционального напряжения или при физической нагрузке, и сопровождается общей слабостью и затруднением дыхания.
Кроме этого, могут возникать следующие симптомы:
- например, тошнота;
- потеря сознания;
- слабость;
- повышенная потливость;
- бледность.
Большинство случаев боли локализуется за грудиной, но может распространяться на левую руку, плечо, межлопаточную область, челюсть и верхнюю часть живота, что зависит от местоположения некроза.
Существует несколько клинических форм инфаркта:
- Астматическая форма, которая проявляется сухим кашлем, одышкой и болью в груди.
- Боли в верхней части живота с сильной тошнотой указывают на абдоминальную форму проявления инфаркта.
- Нарушение ритма сердца, слабость и кратковременная потеря сознания — это симптомы аритмической формы инфаркта.
- Жалобы на сильную головную боль свидетельствуют о церебральной форме инфаркта.
Иногда инфаркт может протекать без симптомов, особенно у пациентов с сахарным диабетом или злоупотребляющих алкоголем. В таких случаях возможны общая слабость и нарушения сознания, но отсутствует характерная боль.
Диагностика, лечение и профилактика инфаркта миокарда

Инфаркт миокарда — это опасное заболевание, которое угрожает жизни человека. Оно происходит из-за того, что в крупных артериях сердца прекращается кровоток, что приводит к гибели части сердечной мышцы. Причиной инфаркта является образование атеросклеротических бляшек, которые в последствии вызывают формирование тромбов в артериях.
Знание о симптомах и первой помощи при инфаркте миокарда может спасти жизнь человека. Чтобы получить более подробную информацию на эту тему, мы обратились к Алексею Николаевичу Яковлеву, который является заведующим научно-исследовательской лабораторией острого коронарного синдрома ФГБУ "НМИЦ им. В.А. Алмазова" Минздрава России и доктором медицинских наук.
Алексей Николаевич, расскажите, какие есть предвестники инфаркта миокарда?
Характерными проявлениями стенокардии являются кратковременные эпизоды болевых ощущений за грудиной, которые могут возникнуть в области горла или верхней части живота, сопровождаемые дискомфортом или ощущением жжения. Они обычно появляются во время физических нагрузок или психоэмоционального стресса, когда сердечная мышца нуждается в большем количестве кислорода. Важным признаком является быстрое прекращение болевых ощущений при прекращении физической нагрузки.
Приступы стенокардии могут предшествовать развитию инфаркта миокарда, поэтому необходимо незамедлительно обратиться к врачу за помощью. Своевременное лечение поможет предотвратить развитие тяжелого заболевания. Необходимо обратиться к врачу, если приступы стенокардии участились или ощущаются в покое.
Какие признаки свидетельствуют о возможном инфаркте миокарда?
Основные проявления инфаркта миокарда схожи с длительной и интенсивной ангиной (стенокардией) и проявляются в виде ощущений сильной боли в груди, которая может распространиться на левое плечо, руку и шею. Иногда симптомы ограничиваются ощущением жжения, тяжести или дискомфорта за грудиной, а В области горла. Эти проявления сопровождаются чувством слабости, одышкой, холодным потом и иногда даже предсмертным состоянием.
Если вы заметили подобные симптомы, обязательно вызывайте скорую помощь, не стоит ждать, чтобы обратиться в поликлинику самостоятельно.
В случае возникновения указанных симптомов запрещено принимать решение о самостоятельном обращении в клинику или госпиталь, так как в первые часы проявления заболевания настолько высок риск осложнений, которые могут привести к летальному исходу, требующему немедленного вмешательства медика. Чем скорее пациент окажется под наблюдением компетентного специалиста, который обладает необходимым медицинским оборудованием и лекарствами, тем меньше вероятность неблагоприятных последствий болезни.
Каким образом можно помочь больному до прибытия «скорой помощи»?
При подозрении на инфаркт миокарда первую помощь следует оказать при помощи приема аспирина в дозе от 300 до 500 мг. Рекомендуется разжевывать таблетку для более быстрого действия, которое предотвратит образование тромбов в артериях сердца. Для облегчения болей можно использовать таблетки нитроглицерина, нитросорбита или нитроспрей, которые нужно поместить под язык. Важно помнить, что такие нитропрепараты могут вызвать резкое снижение артериального давления, вплоть до обморока. Если артериальное давление понижается менее чем до 90/60 мм рт. ст., то использование нитропрепаратов противопоказано.
Если нужно вылечить инфаркт миокарда, то на ранней стадии заболевания необходимо восстановить кровоток в пораженной артерии. В этом случае наиболее эффективно рентгенэндоваскулярное вмешательство, а именно ангиопластика со стентированием.
Лечение инфаркта миокарда с помощью лекарственных препаратов предусматривает прием медикаментов разных групп, которые воздействуют на разные этапы возникновения заболевания и помогают предотвратить серьезные осложнения. Благодаря новейшим достижениям в медицине, добросовестному соблюдению назначенной терапии и своевременном обращении за помощью, лечение инфаркта приносит хорошие результаты. После выздоровления больной может вернуться к обычной активной жизни.
Какие превентивные меры эффективны в профилактике инфаркта миокарда?
Первостепенно следует придерживаться здорового образа жизни, к которому относятся рацион с питательными растительными продуктами, ограниченное потребление животных жиров, регулярные физические нагрузки и отказ от курения. При проявлении повышенного артериального давления и показателей высокого уровня холестерина в крови необходимы регулярный прием медикаментов под контролем доктора-специалиста. Соблюдая простые рекомендации, вы почувствуете поразительное улучшение, проявляющееся в продолжительности активной жизни и стабильном благополучном состоянии.
Детальное обследование острого инфаркта миокарда
Анализ острого инфаркта миокарда включает в себя:
- выявление жалоб и анамнеза хворой;
- электрокардиографию (ЭКГ);
- скоростной анализ тропонина I, миоглобина, КФК МВ в крови;
- анализ на тропонин Т;
- эхокардиографию;
- коронарную ангиографию.
При обнаружении признаков инфаркта распознавать их и установить дальнейшее направление лечения поможет врач, который должен изучить состояние пациента и узнать, какие симптомы наблюдаются. Если ранее были выявлены заболевания сердца у пациента или его близких, то это также следует сообщить врачу. Большое значение имеет наличие соответствующих медицинских документов (выписки из стационаров, заключения исследований) и их предоставление для обнаружения последствий заболевания.
Определить характер и уровень сердечной мышцы поможет электрокардиография. Хотя, при некоторых разновидностях инфаркта, ЭКГ в начальной стадии не демонстрирует аномалии в работе сердца. В связи с этим, при подозрении на инфаркт, врач может также назначить экспресс-тест крови на основные маркеры повреждения миокарда, такие, как тропонин I, миоглобин и креатинкиназа МВ. Получение положительного результата теста позволяет более точно подтвердить диагноз.
В больнице проводятся Коронарная ангиография и эхокардиография. Для проведения ангиографии используется контрастное вещество, которое помогает обнаружить тромбы, определить состояние сосудов и ситуацию в целом для разработки плана лечения. Эхокардиография требуется для оценки состояния сердечной мышцы и выявления различных патологий сердца, таких как кардиомиопатии, перикардиты и эндокардиты. Также осуществляется поиск осложнений инфаркта миокарда. Лечение инфаркта миокарда состоит из экстренной госпитализации, строгого постельного режима и лечения фибринолитическими средствами, антикоагулянтами и антиагрегантами для предотвращения новых тромбов и ликвидации существующих.
Излечить инфаркт миокарда можно при условии быстрого начала лечения. Чем раньше начнутся меры борьбы с заболеванием, тем выше вероятность полного выздоровления.
Важным компонентом начального этапа лечения является обезболивание, так как боль может ухудшить кровоснабжение сердечной мышцы. Дополнительно она может повышать артериальное давление и приводить к сужению сосудов.
Если в процессе лечения снижается сатурация, то проводится оксигенотерапия. Это помогает оздоровить организм, насытив его кровь кислородом, и таким образом замедлить развитие некроза.
Чтобы правильно подобрать лечение, необходимо выполнить ряд лабораторных исследований.



