Медицинский лабораторный техник играет ключевую роль в диагностике сахарного диабета, проводя анализы крови и мочи для определения уровня глюкозы, гликированного гемоглобина и других показателей, необходимых для постановки точного диагноза.
В следующих разделах статьи мы рассмотрим методики лабораторной диагностики сахарного диабета, роль современных технологий в улучшении точности и скорости анализов, а также особенности работы и обязанности медицинских лабораторных техников, специализирующихся на диагностике этого распространенного заболевания.
- Медицинский лабораторный техник играет ключевую роль в диагностике сахарного диабета, проводя анализы крови и мочи на уровень глюкозы.
- Техник выполняет различные тесты, такие как глюкозотолерантный тест, гликированный гемоглобин и другие, для определения наличия и степени диабета.
- Он использует специальное оборудование и методики для точного измерения уровня сахара в крови, что помогает врачам правильно поставить диагноз и назначить соответствующее лечение.
- Медицинский лабораторный техник также отслеживает динамику изменения показателей глюкозы в организме пациента, что позволяет контролировать эффективность лечения и корректировать его, если необходимо.
Применение уровня глюкозы в крови для диагностики сахарного диабета
На сегодняшний день сахарный диабет представляет собой болезнь, которая выделяется не только ростом заболеваемости и частоты, но и быстро увеличивающейся группой риска среди других неинфекционных заболеваний. Это распространенное заболевание, которое является тяжелым и может иметь трагические последствия, если своевременных мер не будет принято. Анализ биохимических показателей крови в лаборатории является наиболее надежным и достоверным способом оценки возникновения и развития сахарного диабета.
Основные методы для диагностики сахарного диабета включают [1, 2, 3, 4]:
1. Определение концентрации глюкозы (используя редуктометрические, колориметрические и ферментативные методы).
2. Оценка концентрации гликолизированного гемоглобина.
Уровень гликозилированного гемоглобина определяется концентрацией глюкозы в крови и временем контакта с гемоглобином. Определение НbA1c ценно тем, что оно отражает средний уровень глюкозы в крови за 3-4 месяца. Таким образом, он является комплексным показателем углеводного обмена за длительный период времени. Измерение содержания НbA1c важно для диагностики сахарного диабета, его контроля и оценки компенсации, даже при незначительных нарушениях толерантности к глюкозе. Методы определения гликозилированного гемоглобина — хроматография, электрофорез.
3. Обнаружение глюкозы в моче.
В организме здорового человека количество глюкозы в моче минимально (0,06-0,083 ммоль/л). Если гипергликемия приводит к превышению ее содержания в крови над почечным порогом (8,88-9,99 ммоль/л), то глюкоза попадает в мочу.
Для диагностики СД используются различные методы, включая глюкозотолерантный тест (ГТТ), определение фруктозаминов в сыворотке крови, концентрации С-пептида и выявление кетоновых тел в моче и крови.
Цель исследования — проверить эффективность методов лабораторной диагностики СД, особенно в отношении определения содержания глюкозы в крови в течение суток.
Материалы и методы исследования
В эндокринологическом отделении ГБУЗ РКБ им. Г.Г. Куватова было проведено определение концентрации глюкозы в крови у 30 пациентов, страдающих сахарным диабетом. Назначено было измерение сахара в течение дня. Исследование глюкозы проходило трижды в день: в 8:00, 11:00 и 13:00.
Среди пациентов, составляющих выборку, было выявлено 10 мужчин (33%) и 20 женщин (66%) в среднем возрасте 52,9 лет. Среди обследованных пациентов 7 (23%) заболевали менее 1 года, 7 (23,3%) — от 1 до 10 лет, 11 (36,6%) — от 10 до 20 лет, 5 (16,6%) — более 20 лет. Исследование проводилось в клинико-диагностической лаборатории на анализаторах фирмы Beckman Coulter. Для исследования использовали капиллярную кровь. Сахар определялся на анализаторе DS360.
Изучение уровня гликемии в группе испытуемых
Момент проведения анализа глюкозы
Разновидности и признаки диабета
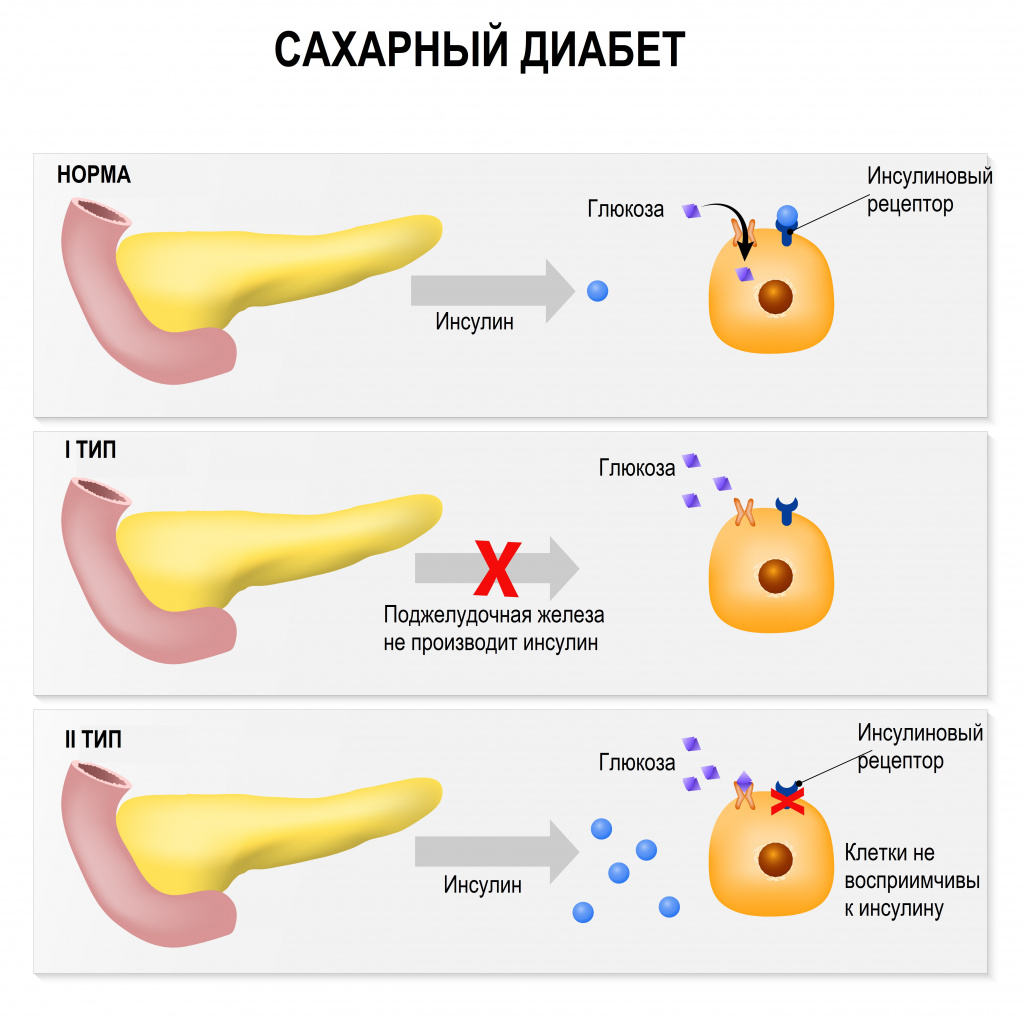
При первом типе диабета наблюдается дефицит инсулина. Этот гормон производится в островках Лангерганса, особенных областях поджелудочной железы, которые включают бета-клетки. При наличии заболевания эти клетки отмирают и разрушаются, вследствие чего инсулин не вырабатывается в кровь. Диабет 1 типа может возникнуть иммунным путем или случайно, без очевидной причины (идиопатический).
Начало первого типа диабета (дебют) может быть острой и опасной для жизни. Вызвать его может недавно перенесенное инфекционное заболевание, и чаще всего болезнь начинается в осенний или зимний период.
При возникновении заболевания наблюдаются классические признаки, которые обязательно регистрируются медицинским специалистом: сухость кожи, уменьшение ее эластичности, покраснение на щеках, дыхательная недостаточность, шумное дыхание. Кроме того, у 15-20% людей в самом начале заболевания ощущается запах ацетона при выдохе.
При обращении к врачу проводится комплексное лабораторное исследование. Оно включает анализ концентрации глюкозы. Если уровень глюкозы превышает норму, это гипергликемия. Более тщательное обследование может подтвердить диагноз СД 1 типа. В этом случае требуется инсулинотерапия на всю жизнь.
Среди заболеваний, которым уделяется достаточно много внимания, находится сахарный диабет II типа, который имеет высокое социальное значение. Недостаточность секреции инсулина и снижение чувствительности к нему могут возникнуть по разным причинам, чаще всего наследственные факторы вызывают метаболические изменения. Важно помнить, что наиболее распространенной причиной заболевания является ожирение.
При сахарном диабете второго типа происходит снижение чувствительности к глюкозе, которое может быть выражено по-разному и сопровождаться нарушениями выработки инсулина разной степени тяжести.
Симптомы, возникающие при развитии сахарного диабета II типа, включают общую усталость, апатию, учащенное мочеиспускание, жажду и ночные судороги в ногах. Более часто заболевание проявляется после 40 лет на фоне сопутствующих заболеваний, таких как артериальная гипертензия и ожирение.
Как медицинский лабораторный техник, я убежден в важности нашей роли в диагностике сахарного диабета. Наша задача заключается не только в анализе биоматериала пациентов, но и в точном определении уровня глюкозы в крови. Это позволяет врачам установить диагноз и предложить подходящее лечение.
Мы используем специализированное оборудование и методики для проведения анализов, а также строго придерживаемся всех протоколов и стандартов качества. От нашей точности и внимательности зависит правильность диагноза и дальнейшее лечение пациента.
Благодаря нашей работе в лаборатории врачи могут быстро и эффективно определить наличие сахарного диабета и контролировать его развитие. Мы играем ключевую роль в заботе о здоровье пациентов и помогаем им в борьбе с этим серьезным заболеванием.
Причины развития сахарного диабета
Сахарный диабет может развиваться по разным причинам:
- Наследственная предрасположенность к данному заболеванию.
- Метаболические нарушения, вызываемые ожирением и низкой физической активностью (гиподинамией).
- Заболевания поджелудочной железы, которые могут нарушать процесс выработки инсулина.
- Инфекционные заболевания, вызываемые определенными вирусами, как, например, краснуха, оспа или грипп.
Хронический сахарный диабет может порождать тяжелые осложнения и наносить ущерб различным органам и системам организма. Например:
- Ретинопатия может вызывать нарушение зрительной функции, вплоть до катаракты и слепоты.
- Нефропатия может нанести ущерб почкам.
- Ангиопатия может стать причиной язв и гангрены нижних конечностей («стопа диабетика»), что может привести к некрозу тканей и ампутации ноги.
Высокий уровень глюкозы в крови может негативно сказаться на урогенитальной системе, сердце и сосудах, а также привести к заболеваниям зубов, включая пародонтоз. Поэтому важно своевременно диагностировать диабет и принимать меры профилактики и лечения.
Роль лабораторного техника в диагностике сахарного диабета
Для диагностики сахарного диабета используются основные клинико-лабораторные маркеры, такие как уровень глюкозы, гликированного гемоглобина, С-пептида и инсулина. Лабораторный техник играет важную роль в проведении этих исследований.
Синонимы на русском:
- Анализы для диагностики сахарного диабета (СД).
Синонимы на английском:
- Diabetes Mellitus (DM) Laboratory Panel; Laboratory Tests for Diabetes Diagnosis.
Какой биоматериал можно использовать для исследования сахарного диабета?
Как нужно подготовиться к проведению исследования?
- Перед исследованием не употребляйте алкоголь в течение 24 часов.
- Не ешьте за 12 часов до исследования, можно пить только чистую негазированную воду.
- Избегайте физических и эмоциональных нагрузок за 30 минут до исследования.
- Не курите за 3 часа до исследования.
Подробная информация об исследовании
Для диагностики сахарного диабета (СД) пользуются результатами лабораторного анализа метаболизма глюкозы. Согласно рекомендациям Американской диабетической ассоциации (ADA, 2014), СД можно диагностировать по следующим показателям:
- Уровень глюкозы в крови натощак ≥ 126 мг/дл (7,0 ммоль/л);
- Уровень глюкозы в крови ≥ 200 мг/дл (11,1 ммоль/л) через 2 часа после нагрузки глюкозой (75 г глюкозы).
- — или уровень глюкозы в крови ≥ 200 мг/дл (11,1 ммоль/л) при наличии характерных признаков повышенного содержания глюкозы в организме;
- — или гемоглобин А1С, индексирующий уровень средней концентрации глюкозы в крови в течение последних трех месяцев, ≥ 6,5 %.
И хотя использование анализа HbA1C в диагностике сахарного диабета уже довольно распространено, этот маркер был введен как диагностический критерий относительно недавно. Некоторые медики рекомендуют использовать HbA1C как дополнительный диагностический критерий. Для исключения ошибок, рекомендуется повторить анализы на уровень глюкозы и НbA1C. Если отдельные результаты тестов противоречат друг другу, исследование также должно быть повторено.
В большинстве случаев для определения типа СД (сахарного диабета) используют клиническую картину, возраст, наследственный анамнез, без тестов, отличающих два состояния. Но единственный надежный метод — это тест на уровень инсулина в крови, показывающий работу поджелудочной железы. В свою очередь, этот тест имеет некоторые ограничения из-за особенностей метаболизма инсулина, который сначала выводится в печень, а затем уже попадает в кровоток.
Следующие факторы не позволяют определить точную концентрацию инсулина в крови через ее венозную составляющую: его выделение поджелудочной железой, которое может значительно изменяться в ответ на многие физиологические условия (например, уровень инсулина повышается после приема пищи, но снижается при голодании); наличие сахарного диабета, который снижает точность измерений; а также аутоантител к инсулину, которые могут затруднить проведение химических реакций для определения его уровня.
Следует отметить, что С-пептид является более удобным маркером для оценки функции поджелудочной железы. Название "связующий, соединительный пептид" он получил из-за функции, которую выполняет — соединение α- и β-пептидных цепей в молекуле проинсулина. Важно отметить, что С-пептид производится в эквимолярных концентрациях с инсулином, что позволяет использовать этот лабораторный показатель для оценки уровня эндогенного инсулина. В отличие от инсулина, С-пептид не подвергается первому прохождению через печень, а его уровень в крови постоянен и не зависит от изменений уровня глюкозы крови. Эти фармакокинетические особенности С-пептида делают его наилучшим методом для оценки выработки инсулина в поджелудочной железе.
Применение результатов исследования инсулина и С-пептида позволяет провести более точную дифференциальную диагностику сахарного диабета. У пациентов с СД 2 типа наблюдается повышенная концентрация инсулина и С-пептида в начале заболевания, которая постепенно снижается с течением времени. В случае СД 1 типа характерен очень низкий или неопределенный уровень инсулина и С-пептида.
При развернутой диагностике сахарного диабета проводят изучение всех четырех компонентов: уровня глюкозы, гликированного гемоглобина, инсулина и С-пептида. Это исследование рекомендуется для пациентов с клиническими признаками диабета (жажда, полиурия, слабость, нарушения зрения, парестезии), а также для тех, у кого есть избыточный вес (индекс массы тела, ИМТ ≥ 25 кг/м2 ) и хотя бы один или несколько следующих факторов риска:
- малоподвижный образ жизни;
- Присутствие СД у близких родственников;
- У женщин — история диабета во время беременности;
- Артериальная гипертензия;
- ХС-ЛПВП менее 35 мг/дл и/или триглицериды более 250 мг/дл;
- Поликистоз яичников;
- Нарушение толерантности к глюкозе или нарушение гликемии натощак в анамнезе;
- Черный акантоз;
- Болезни сердца в анамнезе.
Если диагноз "СД" подтвержден, могут потребоваться дополнительные тесты, в том числе для оценки работы почек. Результаты анализов оцениваются с учетом всех клинических, лабораторных и инструментальных исследований.
Как используется это исследование?
- Для диагностики сахарного диабета;
- Для дифференциальной диагностики первого и второго типов сахарного диабета.
Когда назначается исследование?
- Если у пациента наблюдаются следующие клинические признаки диабета: жажда, полиурия, слабость, проблемы со зрением и он испытывает парестезии;
- Если у пациента Индекс массы тела (ИМТ) составляет 25 кг/м 2 или более, и при этом один или несколько факторов дополнительного риска СД присутствуют (малоподвижный образ жизни, артериальная гипертензия, дислипидемия и т.д.).
Результаты тестирования:
- HbA1c: https://helix.ru/kb/item/06-014#subj11
- [06-015] Глюкоза в плазме: https://helix.ru/kb/item/06-015#subj11
- [06-039] С-пептид в сыворотке: https://helix.ru/kb/item/06-039#subj11
- [08-026] Инсулин: https://helix.ru/kb/item/08-026
Критерии для диагностики СД:
- Глюкоза в плазме крови натощак не менее 126 мг/дл (7,0 ммоль/л);
- ИЛИ глюкоза в плазме крови не менее 200 мг/дл (11,1 ммоль/л) через 2 часа после нагрузки глюкозой (75 г глюкозы).
- При наличии классических признаков гипергликемии, уровень глюкозы плазмы крови должен быть ≥ 200 мг/дл (11,1 ммоль/л) при случайном анализе.
- Также критерием СД является уровень HbA1C ≥ 6,5 %.
Для дифференциальной диагностики СД 1 и 2 типов необходимо учитывать следующие факторы:
Уровень инсулина и С-пептида:
• При СД 1 типа они снижены или не определяются;
• При СД 2 типа они повышены в начале болезни, но могут быть в норме, а при прогрессировании болезни — снижены.
Следующие факторы могут повлиять на результаты анализов:
- Прием пищи;
- физическая активность;
- стресс;
- присутствие аутоантител к инсулину в крови для анализа на инсулин;
- введение эндогенного инсулина или секретогенов, таких как препараты сульфонилмочевины, для анализа на инсулин и С-пептид.
Необходимо учитывать эти важные замечания:
- Для получения точного результата теста важно следовать рекомендациям по его подготовке;
- в процессе анализа результаты оцениваются с учетом всех клинических, лабораторных и инструментальных исследований.
Также необходимо обратить внимание на следующие исследования:
[06-115] Определение уровня глюкозы в моче
[06-134] Определение уровня С-пептида в суточной моче
[13-016] Определение уровня антител к островковым клеткам поджелудочной железы
[42-014] Определение генетического риска развития гипергликемии
Исследования может назначить врач:
терапевт, врач общей практики, педиатр или эндокринолог.
Рекомендуемая литература:
- American Diabetes Association. Diagnosis and classification of diabetes mellitus. Diabetes Care. 2014 Jan;37 Suppl 1:S81–90.
- Handelsman Y. и др. Медицинские рекомендации Американской ассоциации клинических эндокринологов для разработки плана комплексной кардиологической помощи при сахарном диабете. Endocr Pract. 2011 марта-апреля; 17 Суппл 2:1–53.
Сахарный диабет (Диабет, Диабет меллитус)
Причины возникновения, симптомы, диагностика и методы лечения сахарного диабета
Определение
Сахарный диабет (СД) — это хроническое эндокринное заболевание, связанное с нарушением поглощения глюкозы и возникающее вследствие абсолютного или относительного дефицита инсулина.
Главным клиническим проявлением является продолжительная гипергликемия, обусловленная нарушением метаболизма глюкозы в организме.
Научные исследования подтверждают, что СД становится все более распространенным заболеванием. В соответствии со статистикой ВОЗ, в 2014 году 422 миллиона взрослых людей на Земле страдали от этого заболевания, при этом число заболевших продолжало расти в течение года. Записанных случаев СД составляло только около 50% от реального числа заболевших.
Документы ВОЗ свидетельствуют, что заболевание у многих людей обнаруживается только после появления осложнений. В прошлом году глобальная распространенность диабета среди людей старше 18 лет возросла с 4,7% в 1980 году до 8,5% в 2014 году. Ученые предполагают, что через 20 лет количество людей с диабетом увеличится почти в два раза.
Причинами появления сахарного диабета могут быть нарушения чувствительности к инсулину и нарушения в секреции этого гормона. Этиология или патогенез большинства типов СД достаточно сложны для описания, однако можно упростить их общее понимание.
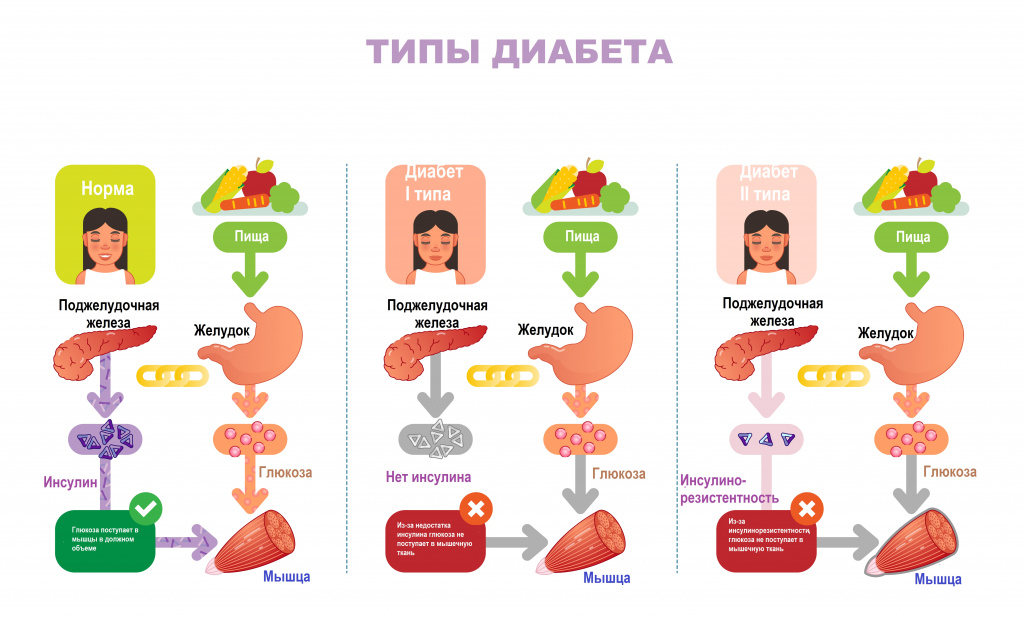
Гормон инсулин отвечает за нормальный уровень содержания сахара в крови и вырабатывается β-клетками поджелудочной железы. В случае диабета выработка инсулина сокращается или организм перестает эффективно использовать его. Основным стимулятором выделения инсулина является глюкоза.
Гормон воздействует на углеводы, жиры, белки и электролиты, увеличивая транспорт глюкозы, белка и других веществ через мембрану клетки. Эндогенный инсулин сначала поступает в печень, а затем в большой круг кровообращения и почки. Инсулин контролирует утилизацию глюкозы инсулинозависимыми тканями и ее поступление в кровь.
В организме есть ткани, которые называются инсулинозависимыми. Они включают в себя печень, жировую ткань и мышцы. В этих тканях глюкоза может проникнуть только при наличии инсулина, а если его не хватает или клетки не реагируют на него, глюкоза останется в крови. Но к инсулиннезависимым тканям относятся эндотелий сосудов, нервная ткань и хрусталик глаза.
Сахарный диабет, сопряженный с хронической гипергликемией, может вызвать различные проблемы в работе организма, включая нарушения функции и даже отказ органов. Особенно риску подвергаются глаза, почки, нервы, сердце и кровеносные сосуды.
Для классификации заболевания используется Международная классификация болезней (МКБ-10) с кодировками Е10-Е14. Кроме того, доступны еще пять более уточненных диагнозов:
- E10 — сахарный диабет I типа;
- E11 — сахарный диабет II типа;
- E12 — сахарный диабет, связанный с недостаточностью питания;
- E13 — другие формы сахарного диабета;
- E14 — неуточненный сахарный диабет.
Дополнительно, заболевание может быть классифицировано по типу гипергликемии и наличию кетоацидоза:
- с кетоацидозом (кетоацидотическая) или без него;
- гиперосмолярная;
- гипогликемическая.
Каждый тип кетоацидоза также может быть более уточнен по характеру и наличию комы:
- кетоацидоз без упоминания о коме;
- кетоацидоз с упоминанием о коме;
- ацидоз без упоминания о коме.
- К числу осложнений сахарного диабета относятся поражения почек (диабетическая нефропатия, интракапиллярный гломерулонефроз, синдром Киммельстила-Уилсона), глаз (диабетическая: катаракта, ретинопатия), неврологические (амиотрофии, автономная невропатия, мононевропатия, полиневропатия), нарушения периферического кровообращения (гангрена, язва), другие уточненные осложнения (диабетическая артропатия и т.д.), множественные осложнения и неуточненные осложнения;
- Обнаружение осложнений сахарного диабета используется для определения тактики лечения, стимулирования исследования причин и механизмов развития заболевания и обеспечения основы для эпидемиологических исследований.
Сахарный диабет II типа возникает на фоне нарушенной функции β-клеток и повышенной инсулинорезистентности и является наиболее распространенным видом данного заболевания. Его развитие связано с возрастными изменениями в организме человека. Основными факторами риска для этого типа СД являются неправильное питание, недостаток физической активности, ожирение и наследственная предрасположенность.
- У взрослых медленно прогрессирующий иммуноопосредованный СД, при котором происходит нарушение функции β-клеток, но в меньшей степени.
- СД II типа, при котором наблюдается склонность к кетозу и дефицит инсулина, но данный тип не связан с нарушением иммунной системы. У пациентов возможно временная необходимость в инсулинотерапии.
- Моногенный СД связан с определенными мутациями генов и имеет разные проявления, требующие отличающегося лечения. Такой тип заболевания встречается в детском и юношеском возрасте и характеризуется высокой степенью инсулинорезистентности без ожирения.
- Сахарный диабет, возникающий в результате заболеваний и травм экзокринной части поджелудочной железы.
- Сахарный диабет, который возникает при эндокринопатиях, таких как акромегалия, синдром Кушинга, глюкагонома, гипертиреоз и другие.
- Сахарный диабет, который вызван лекарственными препаратами или химическими веществами.
- Сахарный диабет, который развивается в результате вирусных и бактериальных инфекций.
- Существуют необычные и специфические формы иммуноопосредованного сахарного диабета, которые связаны с редкими иммунными заболеваниями. Кроме того, сахарный диабет, который диагностируется в течение первых 6 месяцев жизни, в большинстве случаев относится к так называемому неонатальному сахарному диабету, а не к типичному аутоиммунному сахарному диабету.
- Есть и другие генетические синдромы, которые иногда связаны с сахарным диабетом.
- Неклассифицированный сахарный диабет — это временная диагностическая категория, которая используется в случаях, когда нельзя четко определить категорию заболевания в начальной стадии.
Среди диабета типа I и типа II могут возникнуть СД I и СД II, которые могут быть определены во время беременности. Гестационный диабет подразумевает гипергликемию, которая все же находится ниже диагностического порога СД. Диабет типа I, также известный как инсулинозависимый, вызывается тотальной инсулиновой недостаточностью в организме и чаще всего является заболеванием молодого возраста. Недостаточность инсулина возникает быстро и имеет характерные признаки, такие как: частое и обильное мочеиспускание, постоянная жажда, потеря веса, увеличенный аппетит, слабость, головокружения, помутнение зрения, плохая заживляемость ран и гнойнички на коже.
Гипергликемия, присущая гестационному диабету, проявляется в уровне глюкозы в крови, который выше нормального, но не достаточно значимого для диагноза «Диабет».
Для диагностики сахарного диабета нужно определить его форму, оценить общее состояние пациента и выявить сопутствующие заболевания.
Если у пациента подозревают впервые выявленный сахарный диабет, то применяются лабораторные методы обследования.
- Сначала необходимо оценить уровень гликированного гемоглобина и/или глюкозы в крови натощак.
Категория № 18 – Глюкоза и метаболиты углеводного обмена.
Гликированный гемоглобин, известный также как HbA1С, Glycated Hemoglobin, имеет код A09.05.083 в номенклатуре МЗ РФ по Приказу №804н. Его синонимами являются: Анализ крови на гликированный гемоглобин, Glycohemoglobin, HbA1c, Hemoglobin A1c, A1c, HgbA1c, Hb1c. В данном случае, представлена краткая характеристика.
Изменения в крови
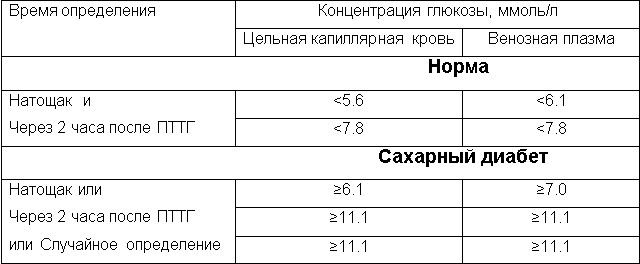
Сахарный диабет характеризуется гипергликемией, то есть увеличением концентрации глюкозы в крови. Такие изменения происходят задолго до появления симптомов заболевания, таких как жажда, увеличенный диурез, сухость кожи, зуд и похудение. В норме, уровень глюкозы крови не должен превышать 3,5-5,3 ммоль/л натощак и не должен подниматься выше 7 ммоль/л после приема пищи.
Если концентрация глюкозы на голодный желудок превышает уровень 7 ммоль/л, это свидетельствует о наличии диабета. Если показатель находится в диапазоне от 5 до 7 ммоль/л, то это предиабет — нарушение усвоения углеводов, которое может прогрессировать и перейти в стадию болезни.
Методы диагностики диабета
Для выявления диабета используют несколько методов анализа крови — венозного или капиллярного. Важно помнить, что нормальный уровень глюкозы зависит от места взятия образца биоматериала. Диагноз диабета ставится, если уровень глюкозы в венозной крови превышает 7 ммоль/л и капиллярной — 6,1 ммоль/л.
Для определения сахарного диабета необходимо провести диагностику исключительно в лабораторных условиях. При этом портативные глюкометры можно применять для контроля инсулинотерапии в домашних условиях. В данной статье мы расскажем о наиболее распространенных методах выявления заболевания.
Анализ №1 – уровень глюкозы в крови
Здоровому организму необходим инсулин для правильного переноса глюкозы из крови в клетки. Если же у человека развивается сахарный диабет, то в организме вырабатывается малое количество инсулина, либо клетки организма не реагируют на этот гормон. В итоге, в крови человека накапливается чрезмерное количество глюкозы.
Для контроля эффективности лечения сахарного диабета, а также для выявления его симптомов и определения группы риска, проводится анализ концентрации глюкозы в крови. К группам риска относятся люди с эндокринной патологией, избыточной массой тела и ожирением, гипертонической болезнью, никотиновой зависимостью и наследственностью в роду.
Для проведения анализа необходимо соблюдать ряд рекомендаций: проходить обследование утром натощак после 12-часового голода, разрешается употребление воды. В течение трех дней до анализа необходимо придерживаться обычного рациона, включая углеводы, и не подвергаться физическому или эмоциональному перенапряжению. Накануне анализа рекомендуется не курить.
Если уровень глюкозы в крови достигает отметки 7 ммоль/л и выше, то необходим контрольный анализ через несколько дней. При условии, что все параметры остаются прежними. Если концентрация глюкозы в промежутке между 5,3 и 6,9 ммоль/л, то назначается ПГТТ – пероральный глюкозо-толерантный тест.
ПГТТ – анализ номер 2, который используется для обнаружения состояния предиабета и уточнения диагноза. Если организм способен усваивать углеводы но не полностью, то это означает, что уровень толерантности к глюкозе достаточно высок. Однако, вследствие проблем с инсулиновым синтезом, организм не может полностью усваивать глюкозу. При выявлении предиабета проводят меры профилактики, такие как правильное питание и соблюдение режима дня.
Для проведения теста на толерантность к глюкозе необходимо быть натощак, так же как и для предыдущего анализа. Сначала производится взятие крови, после чего дают выпить раствор глюкозы (75 г вещества на 200 мл воды) и повторно исследуют кровь спустя 2 часа после употребления глюкозы. Результаты этого теста дополняют обычный анализ на уровень сахара в крови.
Анализ №3 – гликированный гемоглобин (HbA1c)
Это новый лабораторный тест, который дает возможность определить уровень сахара в крови за последние 90-120 дней. Это позволяет обнаружить заболевание на ранней стадии, еще до появления симптомов и осложнений, а также контролировать эффективность терапии. Подготовка проводится стандартно, и венозную кровь используют для исследования. Если уровень гликированного гемоглобина равен или превышает 6,5% или 48 ммоль/л, это свидетельствует о проблемах с углеводным обменом или неверно подобранной дозировке инсулина.
Одним из распространенных заблуждений о роли медицинского лабораторного техника в диагностике сахарного диабета является представление о том, что достаточно просто измерить уровень глюкозы в крови один раз, чтобы поставить точный диагноз. Однако, для диагностики сахарного диабета необходимо провести несколько анализов крови, включая глюкозу натощак, глюкозу через 2 часа после приема глюкозы и гликированный гемоглобин.
Другим распространенным заблуждением является мнение о том, что сам по себе медицинский лабораторный техник может поставить диагноз сахарного диабета. На самом деле, анализы обрабатываются автоматически специализированными приборами, а интерпретацией результатов и постановкой диагноза занимается врач.
Также некоторые люди считают, что если результаты анализов указывают на наличие сахарного диабета, то это означает неизбежность развития осложнений. Однако, своевременное обращение к врачу и соблюдение рекомендаций по лечению и контролю сахарного диабета могут значительно снизить риск осложнений и улучшить качество жизни пациента.
Оценка состояния углеводного обмена при сахарном диабете методами лабораторной диагностики
Для выявления наличия сахарного диабета и контроля эффективности лечения используется простой и распространенный метод — исследование уровня глюкозы в крови натощак. Для корректных результатов необходимо следовать медицинским требованиям, в том числе не употреблять пищу не менее 8, но не более 16 часов до взятия пробы. Дополнительно, перед сдачей анализа, необходимо воздержаться от курения, физических нагрузок и стрессов. Нормальный уровень глюкозы в крови около 3,5-5,5 ммоль/л.
Для выявления скрытых нарушений обмена углеводов и контроля компенсации диабета используется исследование уровня глюкозы в крови после еды. Данный анализ проводится при подозрении на сахарный диабет или при наличии этого заболевания. Проба берется спустя 1,5-2 часа после еды. Норма уровня глюкозы в крови не должна превышать 6,1 ммоль/л, а при уровне 11,1 ммоль/л и выше, можно подтвердить наличие диабета.
Для контроля лечения и оценки компенсации диабета проводится исследование уровня глюкозы в крови на ночь. Этот анализ необходимо проводить совместно с другими исследованиями.
Исследование уровня глюкозы в моче проводится с целью диагностики и контроля лечения. Если концентрация сахара в крови составляет более 9 ммоль/л, глюкоза начинает выделяться в мочу, и это состояние называется глюкозурией. Нормальный уровень глюкозы в моче, собранной за сутки, не должен превышать 2,8 ммоль.
Измерения компенсации:
Чтобы определить уровень ацетона в моче (кетоновых тел), необходимо произвести анализ крови и мочи. Кетоновые тела появляются в организме человека в результате расщепления жировых клеток и некоторых аминокислот в печени. Наличие кетоновых тел в моче при одновременно повышенном уровне глюкозы в крови свидетельствует о том, что организм человека столкнулся с острой нехваткой инсулина, что характерно для людей с первым типом сахарного диабета.
Обнаружение кетоновых тел в моче у пациентов, страдающих сахарным диабетом, является тревожным симптомом, указывающим на нарушения обмена веществ и требующим немедленного лечения. При дальнейшем увеличении нарушений обмена веществ и концентрации кетоновых тел в крови и моче у пациентов с сахарным диабетом возможно развитие кетоацидотической комы. Если у пациентов с длительным течением сахарного диабета 2 типа обнаруживают кетоны в моче, это свидетельствует об истощении клеток поджелудочной железы, которые вырабатывают инсулин, и является показанием для применения инсулинотерапии.
Определение уровня гликозилированного гемоглобина отражает содержание глюкозы в эритроцитах за последние четыре месяца. Нормальный уровень составляет 4-6% от общего гемоглобина. Избыток гликозилированного гемоглобина указывает на наличие эпизодов гипергликемии в течение трех последних месяцев.
Фруктозамин образуется при соединении глюкозы с белками, содержащимися в плазме крови. Если концентрация фруктозамина в крови повышена, это свидетельствует о том, что за последние 2-3 недели уровень глюкозы в крови был повышен. Определение уровня фруктозамина помогает контролировать состояние больных с сахарным диабетом. В норме концентрация этого вещества в крови не должна превышать 285 мкмоль/л.
С-пептид и инсулин — это показатели выработки инсулина клетками поджелудочной железы. Современная диагностическая аппаратура позволяет следить за уровнем глюкозы в крови. Тест на определение уровня сахара в капиллярной крови проводится в течение 48 часов, что позволяет более точно подобрать лечение.
Исследование на толерантность к глюкозе проводится, чтобы определить уровень гликемии на голодный желудок и через 2 часа после приема 75 грамм глюкозы. Это обследование назначается в случаях, когда наблюдаются предельные значения гликемии, наследственная отягощенность и для временной диагностики нарушения толерантности к глюкозе.
Анализ показателей биохимии крови у пациентов со сахарным диабетом в качестве материала для подготовки к ЕГЭ (ГИА)

Сестринский уход при 1 типе сахарного диабета
Данная презентация в формате MS PowerPoint предназначена для практических занятий студентов и рассказывает о сестринском процессе при первом типе сахарного диабета. Объясняется, какие действия должны быть предприняты медсестрой для обеспечения оптимального ухода за пациентом с сахарным диабетом 1 типа.

Ответы на вопросы для практического занятия по сестринскому процессу при сахарном диабете 1 типа
Материал в формате MS Word, содержащий ответы на вопросы для подготовки к практическому занятию по сестринскому процессу при сахарном диабете 1 типа.

Проблема сахарного диабета у беременных женщин.
Доклад на конференции, посвященной проблематике сахарного диабета у беременных женщин.
Методическое пособие для практического занятия "Сахарный диабет".
Разработано для практических занятий по учебной дисциплине "Терапия", раздел "Эндокринология", тема: "Сахарный диабет".

Тема вынесенной на защиту работы: «Значимость участия медицинского лабораторного техника в исследовании биохимических показателей, отражающих работу печени в норме и при наличии патологии». Студент исследовал вопросы, связанные с данной тематикой в рамках специальности 31.02.03 «Лабораторная диагностика».
Работа, подготовленная студентом, направлена на изучение роли медицинского лабораторного техника в процессе анализа биохимических показателей, которые показывают нормальную и патологическую работу печени. Результаты исследования являются актуальными и ценными для диагностики заболеваний печени и улучшения качества лечения пациентов в этой области медицины.

Презентация доклада Аникеевой О.Д. на ВКР: «Работа медицинской сестры с пациентами, больными СД 2 типа, в школе сахарного диабета» в 2019 году
В июне 2019 года Ольга Дмитриевна Аникеева, студентка группы С-372, под руководством преподавателя дисциплины «Сестринская помощь в терапии» В.Н. Рязанцевой, успешно подготовила и защитила свой дипломный проект.

Презентация на стенде "Роль медицинской сестры в профилактике туберкулеза у пациентов с сахарным диабетом"
Вероятность возникновения туберкулеза у больных сахарным диабетом зависит от степени их углеводного обмена. При тяжелых формах заболевания риск заболеть туберкулезом увеличивается в 15 раз по сравнению с здоровыми людьми.
Диагностика сахарного диабета
Для выявления сахарного диабета глюкоза капиллярной крови (взятой из пальца) или венозной крови могут быть использованы для диагностики в следующих случаях: 1) натощак (после предварительного голодания в течение 8-14 часов), 2) в любое время независимо от приема пищи и 3) после проведения перорального глюкозо-толерантного теста (ПГТТ). ПГТТ проводят двукратный забор крови – натощак и через 2 часа после приема 75 г глюкозы (которая разводится в воде и принимается не более чем за 5 минут, курение во время теста запрещено). Выполнение теста должно предшествовать не менее 3 дней обычного питания без ограничения углеводов и физической активности. Тест не должен проводиться на фоне острой болезни или при приеме ряда лекарственных препаратов.
Кроме этого, Всемирная организация здравоохранения одобрила использование гликированного гемоглобина (HbA1c) для диагностики сахарного диабета в 2011 году.
Гемоглобин, обнаруженный в эритроцитах – красных кровяных клетках, может быть прикреплен к глюкозе в результате процесса, называемого гликированием. Увеличение уровня глюкозы в крови может привести к созданию большего количества гликированного гемоглобина. В циркуляции крови эритроциты существуют примерно три месяца, поэтому измерение уровня гликированного гемоглобина показывает состояние обмена глюкозы за период времени, отличный от одного дня – время, которое требуется для измерения свободной глюкозы в крови.
Таким образом, диагностируют сахарный диабет по следующим критериям:
Норма гликированного гемоглобина составляет до 6,0%, а превышение этой отметки является одним из критериев диагностики сахарного диабета.
Если у пациента нет явных признаков острой метаболической декомпенсации, диагноз сахарного диабета может быть поставлен на основании двух высоких показателей, таких как повышенный HbA1c или глюкоза, или их комбинация.
Мы хотим проинформировать вас, что информация, представленная на данном ресурсе, не может быть использована для самостоятельной диагностики и лечения. Она не является заменой консультации квалифицированного специалиста.
Уважаемый посетитель NOAT.RU! Мы хотим напомнить, что данный раздел предназначен исключительно для лиц, имеющих высшее или среднее медицинское образование или являющихся студентами медицинских вузов.
Никакие материалы, опубликованные на данном ресурсе, не предназначены для замены медицинского осмотра и не должны быть использованы в качестве руководства к лечению. Только врач, который имеет личный контакт с пациентом, ознакомлен с его медицинской историей и наблюдает за его состоянием здоровья, может рекомендовать и использовать тот или иной метод лечения. Информация на ресурсе NOAT.RU или другие услуги, предоставляемые им, не могут использоваться для самодиагностики или лечения без участия врача.
В любом случае, администрация, составители, консультанты и правообладатели ресурса NOAT.RU не несут ответственности за непрямой, случайный или косвенный вред, нанесенный здоровью и жизни, материальный ущерб или убытки прибыли, произошедшие в результате использования, доступа или невозможности использования и доступа к содержимому сайта NOAT.RU.




